Wada przegrody międzykomorowej serca: objawy, diagnostyka i metody leczenia
Drugi najczęściej wrodzona wada serce - ubytek przegrody międzykomorowej. Wynika to z utworzenia otworu między prawą i lewą komorą. W rezultacie krew z pierwszego dostaje się do drugiego, co ostatecznie prowadzi do przelewu małego krążka krwi. Może występować jako niezależna wada lub w połączeniu z innymi patologiami.
Pojęcie
Ubytek przegrody między komorami (VSD) może wynosić 2-5 mm otwór, w którym pacjent nie odczuwa dyskomfortu i nie ma żadnych widocznych objawów choroby. Jeśli jego średnica przekracza 10-15 mm, konieczna jest pilna interwencja chirurgiczna. W przypadku braku przegrody następuje śmierć.
Ad
VSD charakteryzuje się tym, że podczas skurczu mięśni ciśnienie w lewej części serca jest znacznie wyższe w porównaniu do prawej. W wyniku tego krew miesza się, co prowadzi do zwiększenia obciążenia naczyń płucnych. Nadmiar krwi bogatej w tlen wchodzi do małej Krąg krążenia krwi podczas gdy w dużej wzbogaconej krwi jest obecny w niewystarczających ilościach. Może to przyczynić się do tego, że wystąpi nadciśnienie płucne, niewydolność prawej komory, sklerotyczna dynamika naczyń płucnych.
Z reguły ubytek przegrody międzykomórkowej rozwija się u płodu. Może się zdarzyć w procesie życia, ale podobny przypadek odnotowywany jest rzadziej. U dzieci obserwuje się to z niewielkim rozmiarem w przypadku echokardiografii. Zwykle istnieje niezależne zamknięcie tego defektu przez jeden rok lub nieco później. Do tego momentu dziecko powinno być monitorowane przez pediatrę, aby zapobiec przekształceniu się patologii w formę aktywną. Jeśli wrodzona wada przegrody międzykomorowej serca nie zniknie przed ukończeniem 3. roku życia, to jest ona eliminowana tylko przez operację.
Ad
Klasyfikacja
W zależności od lokalizacji istnieje kilka form tej wady:
- beleczkowaty - w miejscu w dolnej części przegrody;
- Choroba Topochinova-Rogera - wady mięśni;
- perimembranous - po umieszczeniu na górze.
Ponadto wada może znajdować się pod aortą.
Pierwsza forma charakteryzuje się niemożnością samozamykania otworu. Jeśli defekt występuje w środku mięsień sercowy wtedy z małym otworem może się zamknąć. Okołobłoniasty ubytek przegrody międzykomorowej prawie zawsze ustępuje samoistnie.
Przyczyny
Wada przegrody międzykomorowej u noworodka może pojawić się z trzech głównych powodów:

- wykorzystanie matki podczas ciąży narkotyków, tytoniu, alkoholu, silnych narkotyków, jej infekcji wirusowych;
- wpływ na płód niekorzystnych czynników środowiskowych prowadzących do mutacji genetycznych;
- genetyczny - przenoszony z rodziców na dzieci.
Noworodki z taką wadą mogą urodzić się, jeżeli matka poroniła na początku ciąży.
Objawy
W przypadku niewielkich wad przegrody międzykomorowej nie obserwuje się żadnych objawów.
W przypadku medium odnotowuje się następujące objawy:
- podatność na patologie płuc o charakterze zakaźnym i zapalenia płuc;
- opóźnienie w rozwoju fizycznym;
- zwiększone zmęczenie;
- słabość w ciele.
Następujące objawy są charakterystyczne dla dużych wad:
- ciężka duszność przy wysiłku;
- powstawanie wczesnego zapalenia płuc;

- płaczliwość;
- zmęczenie;
- lęk;
- słaby przyrost masy;
- powierzchowny, niepokojący sen;
- zespoły bólowe w klatce piersiowej;
- obrzęk nóg;
- dziecko nie może normalnie ssać piersi matki;
- nadmierna potliwość;
- chłód kończyn;
- marmurowy wzór na skórze;
- drgania skurczowe w obszarze 3-4 przestrzeni międzyżebrowej po lewej stronie mostka;
- te same szorstkie odgłosy;
- wilgotne rzęsy na dnie płuc;
- bladość lub sinica skóry.
W zależności od stopnia rozwoju patologia jest podzielona na trzy etapy. Na pierwszym etapie stagnacji w płucach ze względu na fakt, że gromadzą płyn. Jednocześnie obserwuje się trwałe zapalenie oskrzeli i zapalenie płuc, których objawy są następujące:
- zespoły bólowe w klatce piersiowej;
- duszność;
- sapanie podczas oddychania;
- słabość ciała;
- zmęczenie;
- wzrost temperatury do 39-40 stopni;
- ból głowy;
- napadowy mokry lub suchy kaszel.
W drugim etapie obserwuje się skurcz naczyń, aw trzecim - ich stwardnienie.
Następujące objawy mogą wystąpić z ubytkiem mięśni w przegrodzie międzykomorowej:
- szorstki skurczowy szmer z pierwszego tygodnia życia, słyszany w strefie serca;
- marmurkowanie skóry klatki piersiowej i kończyn, które pozostaje na całe życie;
- "Garb serca", objawiający się słabym występem klatki piersiowej, mający kształt kopuły;
- zmęczenie dziecka;
- duszność przy wysiłku.
Podczas słuchania i badania fizykalnego dziecka z ubytkiem przegrody międzykomorowej obserwuje się następujące objawy:
- błękity skóry palców i ust, rozciągające się dalej w całym ciele;
- powiększenie wątroby, śledziony, serca w wyniku rozwoju procesów stagnacyjnych;
- ciężki oddech i świszczący oddech w płucach;
- hałas spowodowany niewystarczającymi zaworami;
- drżenie dziecka podczas skurczu komór, odczuwalne podczas sondowania;
- uniesienie mostka w okolicy mięśnia sercowego.
Gradient ciśnienia między prawą a lewą komorą jest duży, więc omawianemu defektowi towarzyszy hałas, a najsilniejszy z nich odnotowywany jest dla małych defektów, a duże mogą wytwarzać nieznaczny hałas.
U dzieci z dużymi wadami rozwój zwężenia poddziąsłowego o 1-2 lata prowadzi do przejściowej poprawy stanu, ale maskuje rozwój powikłań. Zasadniczo zapalenie płuc rozwija się szybko. W wieku 3-4 lat dzieci doświadczają szybkiego bicia serca, zespołów bólowych po lewej stronie klatki piersiowej. Można zaobserwować spłaszczanie i poszerzanie paliczków palców, sinicę tych ostatnich, omdlenia i krwawienia z nosa.
Ad
U dorosłych, którzy mogą nabawić się VSD po przebytym zawale mięśnia sercowego, pojawiają się oznaki niewydolności serca: arytmia, kaszel, ucisk i uczucie ciężkości w klatce piersiowej, duszność, zespoły bólowe w spoczynku i podczas wysiłku. Mogą wystąpić napady bólu głowy, prowadzące do dyskinezji przegrody międzykomorowej, w której następuje przesunięcie prawej komory w kierunku mostka. W takim przypadku leczenie należy przeprowadzić natychmiast, ponieważ niewykonanie operacji w pierwszym roku pozostawia przy życiu tylko 7% pacjentów. Interwencja chirurgiczna niesie także ryzyko śmierci (do 15-30% przypadków kończy się śmiercią).
Diagnostyka
Zidentyfikuj defekt przegrody międzykomorowej serca na podstawie następujących badań:
- analiza skarg pacjenta, jego rodziny i przyjaciół;
- przegląd historii: obecność takich wad u krewnych, chorób i operacji, stan przy urodzeniu;
- badanie lekarskie, badania szmer serca ;
- MRI;
- badania z angiografią, wentrykulografią lub cewnikowaniem, podczas których do organizmu wprowadzane są specjalne substancje lub cewniki, za pomocą których rozpoznaje się chorobę;
- Badanie rentgenowskie, w którym występuje wzrost granic serca, obecność płynu w płucach, skurcz naczyń płucnych i obrzęk, wzrost tętnicy płucnej;
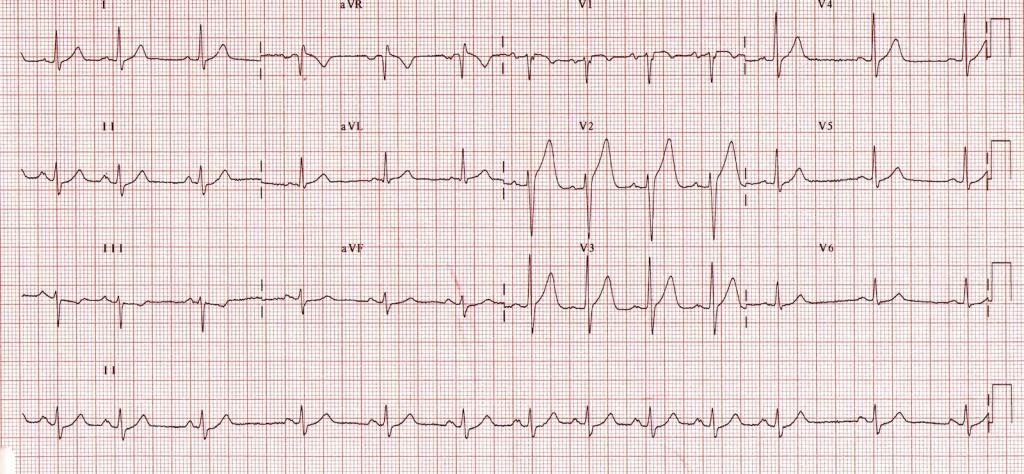
- EKG w celu wykrycia obecności arytmii i objawów zatkania serca, jednak może wykryć nie wszystkie stopnie ubytków przegrody międzykomorowej (w pierwszym etapie może być normalne, ale można wykryć silne skurcze prawnokomorowej);
- dwuwymiarowe echokardiografia dopplerowska i Ultradźwięki serca, pozwalając zidentyfikować dynamikę krwawienia: jego natężenie przepływu, a także ciśnienie wewnętrzne w komorach, krew poruszającą się w przeciwnym kierunku, obecność i rozmiar defektu, jego lokalizację;
- badanie moczu i krwi.
Leczenie zachowawcze
Stosuje się go w przypadku małego rozmiaru ubytku przegrody międzykomorowej u noworodka lub w ramach przygotowań do operacji. Pacjentowi przepisano glikozydy nasercowe, kardiotrofie, leki moczopędne. Zapobiegają powstawaniu powikłań bez leczenia wady.
Leczenie jest przepisywane w postaci roztworu "Strofantina" w dawce 0,01 mg / kg masy ciała lub "Dikotlenku" - 0,03 mg / kg w pierwszych trzech dniach, po czym dawka jest zmniejszana czterokrotnie, co ma pomóc pacjentowi w pompowaniu krwi.
Ad

W przypadku noworodków stosuje się następujące środki kardiometaboliczne: Cocarboxylase, Cardonat, Fostaden. Odżywiają mięsień sercowy, zapobiegają głodowi tlenowemu, poprawiają metabolizm. Przebieg leczenia wynosi od 3 tygodni do 3 miesięcy. W przypadku bardzo małych dzieci zawartość kapsułki rozpuszcza się w słodzonej wodzie i podaje raz dziennie.
Diuretyki są niezbędne do usunięcia nadmiaru płynu ze śledziony, serca i płuc. Podając leki, nie należy dopuszczać do odwodnienia organizmu i dawkować 2-5 mg / kg ciała raz dziennie przed obiadem.
Podczas zdejmowania oskrzeli przepisywany jest lek Eufillin, który jest również przepisywany w przypadku obrzęku płuc. Roztwór może być stosowany w postaci mikrocialnika lub dożylnie w dawce 1 mg przez 1 rok życia.
Dziecko nie powinno się obciążać, płakać ani doświadczać innego fizycznego stresu na ciele.
Interwencja chirurgiczna
Chirurgiczne usunięcie przegrody międzyprzedsionkowej jest główną metodą leczenia patologii. Mogą być planowane i pilnie. Te ostatnie są stosowane, jeśli wady są duże i istnieje niebezpieczeństwo śmierci.
Ad
Przepisując planowaną operację, pacjent przygotowuje się do niej z pomocą leczenia zachowawczego. Interwencja chirurgiczna może być przeprowadzona na dwa sposoby:
- Paliatywny, w którym wada przegrody międzykomorowej jako wrodzona wada nie jest eliminowana, a tętnica płucna jest zwężona, co ułatwia życie pacjenta, zapobiegając ewentualnym powikłaniom. Jest stosowany u pacjentów, którzy nie tolerują drugiej metody.
- Radykalne - na otwór nakłada się plaster sztucznego materiału lub koperty serca, łącząc pacjenta ze sztucznym aparatem do transferu krwi.
Operacja nie zostanie wykonana, jeśli defekt rozwinie się do trzeciego etapu, w obecności sepsy lub zakażenia krwi.
Istnieje kilka rodzajów operacji:
- Zwężenie tętnicy płucnej - wykonuje się je ze słabością dziecka, w wyniku czego nie może przenosić innych rodzajów operacji, ze zwiększonym ciśnieniem w naczyniach i wrzucaniem krwi do prawej komory od lewej poprzez wiązanie tętnicy, która przenosi krew do płuc z serca. Jego zastosowanie pomaga uniknąć obrzęku płuc, uduszenia. Jest to wstępne, a następnie dziecko musi się wzmocnić i przejść kolejną operację. Punktem ujemnym jest rozciąganie i powiększanie prawej komory.
- Chirurgia na otwartym sercu jest najskuteczniejsza, odbywa się w obecności średnich i dużych otworów. Nacięcie wykonuje się wzdłuż klatki piersiowej, wada jest zszyta lub wykonuje się na niej łatę, a serce jest odłączone od głównych naczyń krwionośnych, a krążenie krwi jest sztuczne. W tej operacji dodatkowe dolegliwości serca i zaworów są eliminowane, a skrzepliny są usuwane, jeśli są obecne. Jego wdrożenie umożliwia na zawsze uwolnienie dziecka od tych wad, jednak taka interwencja jest traumatyczna, wymagająca długiego okresu rehabilitacji.
- Zamknięcie przegrody międzykomorowej za pomocą okludera jest niewielkim wstrząsem chirurgicznym. W jego realizacji otwór jest zamknięty specjalnym urządzeniem umieszczonym w sercu przez światło dużych naczyń. Przeprowadza się ją z zastojem krwi w naczyniach płucnych i porzuceniem krwi przez lewą komorę w prawo. Ten rodzaj operacji przeprowadza się w miejscu uszkodzenia w odległości 3 mm lub więcej od granicy przegrody międzykomorowej. Po wykonaniu takiego zabiegu chirurgicznego poprawa stanu zdrowia i powrotu do zdrowia następuje szybko, a krążenie krwi w płucach jest znormalizowane. Ale takiej operacji nie można przeprowadzić przy dużych otworach zlokalizowanych w środku przegrody, a także w wąskich naczyniach, problemach z zastawkami i obecnością zakrzepów krwi, a także uporczywych arytmii. Zabieg taki nie jest wykonywany u dzieci poniżej 1 roku życia i mających masę mniejszą niż 10 kg.
Zalecenia dla przyszłych matek
Ponieważ nie ma żadnych środków zapobiegawczych, aby zapobiec wrodzonemu ubytkowi przegrody międzykomorowej u dzieci, lekarze udzielają zaleceń tylko przyszłym kobietom w czasie porodu:
- brać tylko te leki, które są przepisane przez lekarza;
- porzucić złe nawyki;
- regularnie odwiedzaj ginekologa;
- dobrze zjeść;
- przestrzegaj codziennego schematu;
- terminowo zarejestrować się w konsultacjach kobiecych.
W obecności VSD kobieta zamierzająca urodzić musi odwiedzić kardiologa, aby określić rozmiar defektu, określić obecność nadciśnienia płucnego i arytmii. W przypadku zespołu Eisenmengera ciąża jest przerywana, ponieważ możliwa jest śmierć matki.
Kobiety z chorobami serca powinny zrozumieć, że mogą mieć dziecko z tą samą chorobą. Jeśli decydują się na ciążę, przed poczęciem należy zażywać leki wspomagające czynność serca. W przypadku drobnych wad praca wykonywana jest niezależnie, aw obecności powikłań tylko z cesarskim cięciem.
Jeśli płód okaże się mieć VSD, to powinieneś wiedzieć, że od formacji aż do narodzin dziecka ta wada nie zakłóca jej powstawania, ponieważ małe kółko w stanie domacicznym nie działa.
Możliwe powikłania

Nieleczona wada przegrody międzykomorowej serca może prowadzić do rozwoju następujących patologii:
- omdlenia i związane z tym obrażenia;
- dławica piersiowa;
- wysokie nadciśnienie płucne;
- udar;
- niewydolność serca;
- choroba płuc;
- bakteryjne zapalenie wsierdzia;
- Zespół Eysenmengera, który jest nieodwracalny i pojawia się w wyniku stwardnienia naczyń i nadciśnienia płucnego.
Prognoza
Dzięki terminowej operacji eliminującej wrodzony ubytek przegrody komorowej jest względnie korzystny. Dobre prognozy dla samozamykającej się wady.
Życie osoby z VSD jest zwykle krótkie, choroba postępuje i prowadzi do innych dolegliwości.
Jeśli małe defekty nie zamykają się same, lepiej wykonać operację nawet w wieku dorosłym, ponieważ w przeciwnym razie średnia długość życia jest mniejsza niż sześćdziesiąt lat.
Podsumowując
Wada przegrody międzykomorowej jest najczęściej wrodzona, choć można ją zaobserwować u osób dorosłych, zwłaszcza u osób po przebytym zawale mięśnia sercowego. W przypadku małych otworów w przegrodach między prawą i lewą komorą, można je wyeliminować niezależnie. Szczególnie duże defekty prowadzą do śmierci. W innych przypadkach zaleca się leczenie zachowawcze, po którym następuje interwencja chirurgiczna. Ważne jest, aby wykonać operację na czas, aby zapobiec negatywnemu wpływowi tej wady na istotną aktywność człowieka.