Hiperbilirubinemia - co to jest? Diagnoza, przyczyny zespołu
W praktyce medycznej istnieje wiele niezrozumiałych terminów i skomplikowanych chorób. Jedną z nich jest hiperbilirubinemia. Co to jest? Jak niebezpieczne jest zdrowie i życie pacjenta? Co powoduje tę patologię? Czy muszę ją leczyć? Jakie są metody terapii? Wszystko to jest opisane szczegółowo i wyraźnie w naszym artykule.
Bilirubina
Trudno wyjaśnić, czym jest hiperbilirubinemia, nie ujawniając pojęcia "bilirubiny". Jest to nazwa pigmentu (barwna substancja w tkankach ludzkiego ciała), która jest głównym składnikiem żółci. Jest koniecznie obecny w ciele nie tylko ludzi, ale także zwierząt, ponieważ jest ostatnim składnikiem rozkładu hemoglobiny, cytochromu i mioglobiny, czyli białek zawierających hem. Zwykle zdrowe osoby dorosłe i dzieci powyżej pierwszego roku życia powinny mieć bilirubinę surowica od 8,55 do 20,52 μmol na litr. Głównie bilirubina rozpada się w komórkach szpiku kostnego, śledzionie, węzłach chłonnych oraz w wątrobie. Z tych narządów produkty rozpadu są transportowane do żółci, a następnie usuwane z ciała. Produktem pośrednim rozkładu hemoglobiny jest zielony pigment biliverdin. W trakcie dalszych reakcji powstaje z niego bilirubina, ale w niektórych okolicznościach możliwa jest odwrotna transformacja. Bilirubina, jeśli nie przekracza normy, służy jako główny przeciwutleniacz. Czyści komórki z wielu niepotrzebnych substancji. Oznacza to, że jeśli w rozszyfrowaniu testu krwi ten enzym znajdzie się w zakresie wskazanym powyżej, oznacza to, że pacjent nie ma z nim problemów. 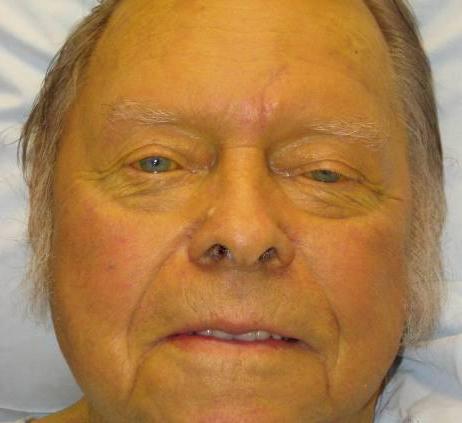
Darmowe bilirubiny
Enzym ten jest zawarty we krwi w dwóch głównych stanach - wolnych i związanych. Zastanów się, co stanowi wolna bilirubina. Jego inne imiona są pośrednie, niezwiązane lub niezwiązane. Powstaje podczas rozpadu hemoglobiny w momencie, gdy czerwone krwinki są niszczone. Pigment w tej postaci jest w stanie przeniknąć do komórek przez błonę i zakłócić ich pracę, aż do całkowitego przerwania aktywności komórkowej. Wolna bilirubina jest bardzo toksyczną substancją. Nie rozpuszcza się w wodzie. Należy powiedzieć, że rozpad czerwonych krwinek w ciele występuje bez przerwy, ponieważ jest logicznym zakończeniem ich istnienia. Ten proces jest niezbędny do odnowienia komórek krwi. Dlatego też wolna bilirubina jest zawsze obecna w organizmie. W normalnym przebiegu procesów metabolicznych wiąże się z albuminą krwi i wchodzi do wątroby. Tam wchodzi do komórek wątroby, gdzie przekształca się w związaną bilirubinę, która może być usunięta z organizmu na kilka sposobów.
Powiązana bilirubina
Inne nazwy tej postaci pigmentu to bezpośrednia, niewolna lub skoniugowana bilirubina. Jest prawie nietoksyczny, doskonale rozpuszczalny w wodzie. Od wątroby wchodzi do jelita cienkiego. W związku z tym patologia związana z tym jest nazywana sprzężoną hiperbilirubinemią. Co to jest? Możesz to zrozumieć, badając etapy transformacji pigmentu żółciowego. W krótkim okresie życia bilirubina bezpośrednia przechodzi wiele metamorfoz. Tak więc nawet w wątrobie wiąże on kwas glukuronowy. W jelicie cienkim jest uwalniany, a bilirubina jest przekształcana w urobilinogen, którego część jest zawracana do wątroby, a część jest transportowana do jelita grubego. Mikroflora jelitowa przywraca ją do sterkobilinogenu. Niewielki jej procent wchodzi do krwioobiegu i jest wydalany z moczem, a jego masa przechodzi do końcowego odcinka jelita grubego, gdzie jest przekształcana w sterkobilin i wydalana z kałem. To właśnie ten końcowy produkt rozkładu hemoglobiny nadaje kałom charakterystyczne brązowe odcienie. 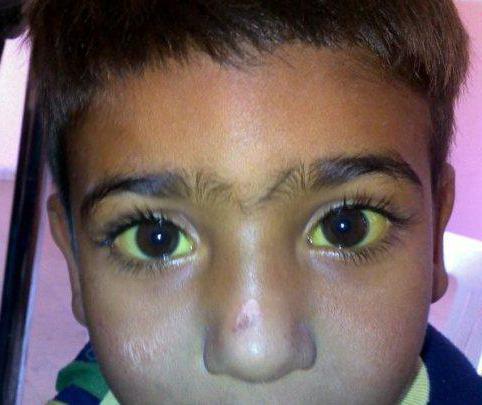
Hiperbilirubinemia - co to jest?
Znając wszystkie cechy i metamorfozy bilirubiny, można łatwiej zrozumieć patologiczne stany, które powstają, gdy zaburza się normalny przebieg jej transformacji, dokładniej określają przyczyny patologii i przepisują właściwe leczenie. Hiperbilirubinemia jest stanem, w którym bilirubina występuje w surowicy powyżej normy. Nadmiar może być spowodowany naruszeniem prawidłowego przebiegu reakcji na dowolnym etapie rozkładu czerwonych krwinek i hemoglobiny. W rezultacie możliwe są następujące defekty, wpływające na ilość bilirubiny we krwi:
- Zwiększona jego wykształcenie.
- Naruszenie enzymu w wątrobie z krwioobiegu.
- Niewłaściwe wiązanie z kwasem glukuronowym.
- Zaburzenia transportu bilirubiny w komórkach wątroby.
- Naruszenie eliminacji enzymu z organizmu.
Na występowanie każdego z tych zjawisk wpływają własne przyczyny, które zostaną omówione poniżej. W zależności od tego, na jakim stopniu niepowodzenia wystąpiły podczas przebiegu reakcji, we krwi tworzy się więcej niż związana lub wolna bilirubina. Te dwa warunki mają pewne różnice w objawach i powodują różne efekty.
Przyczyny wzrostu bilirubiny pośredniej
Ta patologia nazywa się "niezwiązanym zespołem hiperbilirubinemii". Ten warunek może wystąpić z następujących powodów:
- Zwiększona hemoliza (erytrocyty rozpadają się szybko i w dużych ilościach, a hemoglobina jest uwalniana do krwi).
- Niedokrwistość hemolityczna (talasemia, dziedziczna mikrosferoza).
- Mechaniczne uszkodzenie czerwonych krwinek (na przykład, jeśli do organizmu dostają się duże ilości toksycznych substancji).
- Niedobór witaminy B12.
- Hipersplenizm.
- Zespół Gilberta.
- Przewlekłe zapalenie wątroby (przetrwałe).
- Reaktywne zapalenie wątroby.
- Marskość wątroby.
- Stłuszczenie wątroby (tłuszczowe nagromadzenia w miąższu).
Przyczyny zwiększenia bilirubiny bezpośredniej
Ta patologia nazywa się syndromem sprzężonej hiperbilirubinemii. Przyczyny tej patologii są następujące:
- Naruszenie wydalania bilirubiny z organizmu.
- Zespół Dubin-Johnsona.
- Ostre wirusowe zapalenie wątroby.
- Przewlekłe zapalenie wątroby w fazie aktywnej.
- Marskość wątroby.
- Zablokowanie lub ściśnięcie dróg żółciowych (guzy, kamienie).
- Długotrwałe stosowanie sterydów anabolicznych.
- Akceptacja czynników hormonalnych (np. Antykoncepcja).
Objawy
Objawy nieskoniugowanej (pośredniej) hiperbilirubinemii, jak również skoniugowane, mogą się nieco różnić, w zależności od przyczyny tych patologii. Tak więc, w przypadku marskości wątroby, pacjenci skarżą się na ból po prawej stronie, nudności, gorzki smak w jamie ustnej, uczucie wymiotów, wzdęcia. W przypadku stłuszczenia wątroby obserwuje się wymioty z żółcią, ból po prawej stronie po jedzeniu. W ciężkiej hemolizie pacjenci mogą odczuwać zawroty głowy, utratę przytomności, drgawki, osłabienie, duszność i szmery serca. W zespole Gilberta pacjenci skarżą się na bezsenność, zmęczenie, brak apetytu. Jednak we wszystkich przypadkach, niezależnie od przyczyn, które powodują wzrost stężenia bilirubiny pośredniej, hiperbilirubinemia ma następujące objawy:
- Żółtaczka twardówki.
- Żółtaczka kolor skóry.
- Zmęczenie
- Zmniejszona wydajność.
- Świąd
- Niewygodne uczucie (do bólu) w prawym podżebrzu.
- Nudności, gorsze po zjedzeniu niektórych pokarmów (tłuszczowych, smażonych, pikantnych).
Ponadto niektórzy pacjenci skarżą się na bezsenność, depresję.
Należy powiedzieć, że stopień przebarwienia skóry u różnych pacjentów może być bardzo różny i różnić się od jasnożółtego, ledwo zauważalnego odcienia do bogatej żółci. Zmiany w kolorze skóry można zaobserwować bez hiperbilirubinemii, na przykład przez spożywanie dużych ilości świeżej marchwi, dyni, pomarańczy i niektórych leków (na przykład Mepakryny). W tym przypadku twardówka z reguły nie zmienia swojego koloru. Takie żółknięcie skóry bilirubiną nie jest związane i jest spowodowane jedynie gromadzeniem się w komórkach innego barwnego pigmentu - karotenu. 
Łagodna hiperbilirubinemia
Przy tej patologii zwiększa się ilość bilirubiny, ale funkcje wątroby, jak również jej struktura, nie są zakłócane, hemoliza i cholestaza są nieobecne. Przyczyny choroby:
- Dziedziczne zmiany w wątrobie.
- Powikłania ostrego wirusowego zapalenia wątroby.
- Zakłócenie transportu bilirubiny z osocza do komórek krwi (mikrosomy nie są zdolne do wychwytywania bilirubiny).
- Naruszenie wiązania kwasu glukuronowego i bilirubiny.
Łagodna hiperbilirubinemia objawia się żółknięciem twardówki. Kolor skóry u niektórych pacjentów może się nie zmieniać, w innych - w celu uzyskania żółtawego odcienia. Ta patologia charakteryzuje się częstością objawów. Tylko u niektórych pacjentów są oni stale obecni. Ponadto mogą wystąpić takie objawy choroby:
- Zmęczenie
- Drażliwość.
- Depresja
- Słabość
- Zakłócenia snu
- Biegunka lub zaparcie.
- Brak apetytu.
- Nudności
- Wzdęcia.
- Ciemny kolor moczu.
- Ból po prawej stronie.
Jednak wszystkie te objawy lub niektóre z nich mogą być całkowicie nieobecne.
Diagnostyka
Ilość bilirubiny jest określana głównie przez badanie krwi. Rozpoznanie hiperbilirubinemii przeprowadza się, jeśli pacjent ma zażółcenie twardówki i (lub) skóry, a także w obecności choroby podstawowej (ostre lub przewlekłe zapalenie wątroby, hemolizę, marskość wątroby lub stłuszczenie wątroby itp.). Pobieranie krwi odbywa się rano. Trzy dni przed badaniem pacjent powinien wykluczyć z diety tłuszcz, smażone, alkohol, kawę, niektóre leki (aspirynę, cholagogue, heparynę, warfarynę). Daj krew na pusty żołądek. 
Obecność bilirubiny określa się kolorymetrycznie (według barwy) za pomocą reakcji Van den Berga. W tym celu do surowicy krwi dodaje się dezoreaktywny lek Ehrlich. W rezultacie powstaje substancja azobilubina, nadająca cieczowi różowy kolor. Jego intensywność determinuje obecność bilirubiny w surowicy krwi.
Czasami analiza bilirubiny nie jest krwią, ale moczem. Normalny pigment nie powinien tam być. W badaniu moczu pobrać próbkę Harrison, która jest oparta na użyciu odczynnika Fouche. Ta metoda jest bardzo dokładna, uważana za ujednoliconą. Jeśli bilirubina jest obecna w moczu, po dodaniu odczynnika ma kolor zielony lub niebieski.
Leczenie
Aby przepisać skuteczną terapię, należy najpierw określić przyczyny wzrostu enzymu żółciowego we krwi. Leczenie hiperbilirubinemii prowadzi się za pomocą środków terapeutycznych mających na celu wyleczenie pacjenta z choroby podstawowej. Jeśli hiperbilirubinemia osoby jest łagodna, leczenie może być oparte wyłącznie na ścisłej diecie. Wyłącza z diety następujące produkty:
- Smażone.
- Marynaty
- Solenie.
- Tłuszcz.
- Wędzone mięsa.
- Alkohol, w tym piwo.
- Słodycze (ciasta, ciastka).
We wszystkich innych przypadkach wymagane jest leczenie medyczne. Ponieważ bilirubina, zwłaszcza pośrednia, jest toksycznym pigmentem, który wpływa na mózg, musi być szybko usunięty z organizmu. W krytycznych przypadkach środki terapeutyczne są dostępne w szpitalach.
Pacjent jest przepisywany przeciwutleniaczom ("tokoferol", "jonol", "cystamina", "askorbinian" i inne).
W przypadku zaobserwowania encefalopatii (spowodowanej uszkodzeniem mózgu przez toksyny bilirubiny), dożylnie podaje się insulinę i roztwór glukozy.
Po porażce miąższu wątroby przepisano prednizolon i Vikasol.
W przypadku swędzącej skóry są przepisane "Holosas" i "Cholestyramine".
Jeśli hiperbilirubinemia jest spowodowana niedrożnością dróg żółciowych, leczenie prowadzi się wyłącznie chirurgicznie. Zgodność z dietą jest pożądana we wszystkich przypadkach przekraczania normalnego pigmentu żółciowego, niezależnie od przyczyn choroby. 
Zwiększona bilirubina u niemowląt
Hiperbilirubinemię u dzieci w wieku powyżej jednego roku uważa się za tę samą patologię, co u dorosłych. U noworodków taki stan jest w większości przypadków spowodowany niedojrzałością funkcji wątroby, jak również brakiem równowagi w reakcjach metabolicznych organizmu i dlatego jest klasyfikowany jako łagodny. Z reguły, wraz z rozwojem wszystkich systemów dziecka, ilość bilirubiny we krwi jest przywracana do normy. Taki żółty nazywa się fizjologicznym. Przyczyny jej wystąpienia to asfiksja płodu i niektóre choroby matki w czasie ciąży.
Jednak u niektórych noworodków wzrost stężenia bilirubiny jest spowodowany przyczynami patologicznymi:
- Konflikt Rhesus.
- Sferocytoza (naruszenie membran erytrocytów).
- Infekcje.
- Telassemia.
- Niespójności antygenowe.
- Niedoczynność tarczycy.
- Cholestasis.
- Pogrubienie żółci.
- Zespół Gilberta.
- Zakaźne zapalenie wątroby.
- Akinezja jelitowa.
- Niedrożność jelit.
- Anomalie dróg żółciowych.
Diagnoza u dzieci
Aby monitorować wszystkie noworodki pod względem ilości bilirubiny we krwi, stosuje się urządzenie bezdotykowe, zwane analizatorem hiperbilirubinemii. Jest to dwufalowy automatyczny fotometr. Mierzy przezskórny indeks bilirubiny (TBI) w celu określenia stopnia hiperbilirubinemii u niemowląt. Strumień świetlny emitowany przez urządzenie jest kierowany na skórę dziecka. Częściowo jest absorbowany przez bilirubinę zgromadzoną w warstwie podskórnej, jest częściowo odbity. Wartość TBI jest wyświetlana na panelu instrumentów. Ponadto, w zależności od stanu niemowlęcia, mogą pobrać krew do badania (płot jest pobierany z pięty). Dla przejrzystości, wartości w tabeli.
| Czas od urodzenia | ilość bilirubiny (μmol / l) |
| Pierwsze 24 godziny | 60-80 |
| Do trzeciego lub czwartego dnia | 200-225 |
| Przez pierwsze 14 dni życia | 100 - 110 |
| Trzy tygodnie i więcej | do 20,52 |
Żółknięcie skóry obserwuje się przy wartościach 80-90 μmol / l. Stosunek bilirubiny pośredniej do bezpośredniej w normie powinien wynosić 1: 9. Dla wcześniaków maksymalna wartość pigmentu żółciowego nie powinna przekraczać wartości 172 μmol / l, ponieważ takie dzieci są bardziej osłabione, a ich układ nerwowy powstaje w mniejszym stopniu. Dlatego odkładanie dużych ilości bilirubiny w komórkach mózgowych może prowadzić do nieodwracalnych patologii rozwojowych. Wzniesienie pigmentu powyżej normy w pierwszych dniach życia dziecka jest zawsze uważane za patologiczną hiperbilirubinemię. 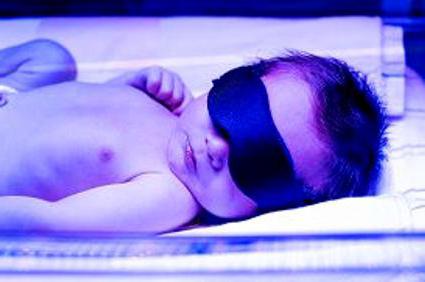
Metody terapii
W przypadku żółtaczki fizjologicznej wszelkie leczenie polega na karmieniu piersią. Im wcześniej dziecko zostanie przyłożone do piersi, tym bardziej aktywnie nadmiar bilirubiny zostanie uwolniony z kału dziecka. Dobry efekt dają również spacery na świeżym powietrzu, szczególnie przy słonecznej pogodzie. Hiperbilirubinemia u noworodków z wysokim stężeniem bilirubiny wymaga poważniejszych metod leczenia. Gdy wartości w pierwszym dniu są większe niż 100 μmol / l, dzieciom przepisuje się fototerapię. W tym celu dziecko umieszcza się w specjalnym pudełku pod niebieską lampą o długości fali 425-428 nm. Zgodnie z zasadami monitorowanie jest wymagane co 4 godziny takiego narażenia.
W szczególnych przypadkach, gdy wartości bilirubiny przez długi czas pozostają na wysokich wysokościach, dodatkowo przepisuje się podawanie "fenobarbitalu", pozajelitowe (kroplowe) elektrolitów. Przy bardzo wysokich wartościach pigmentu w pierwszych 12 godzinach od narodzin można przepisywać transfuzję krwi. Jeśli terapia jest przeprowadzana terminowo, z reguły nie obserwuje się odchyleń w dalszym rozwoju dziecka.