Niewydolność lewej komory: objawy, leczenie, przyczyny
Niewydolność lewej komory nie jest chorobą, ale zespołem, który może występować w różnych patologiach układu sercowo-naczyniowego. Może to być zawał mięśnia sercowego, nadciśnienie, wrodzone i nabyte wady serca, miażdżyca tętnic wieńcowych i wiele innych.
Etiologia
Jakie warunki są konieczne, aby rozwinąć się niewydolność lewej komory? Przyczyną może być frakcja niskiego wyrzutu, gdy serce pompuje mniej niż czterdzieści mililitrów krwi na cykl, a także zmniejsza ciśnienie systemowe. Takie warunki mogą wystąpić, gdy ostry zespół wieńcowy, zwężenie zastawki, choroby zapalne mięśnia sercowego, zatorowość płucna, tamponada serca itp. Czasami przyczyną może być niedostateczny powrót krwi do serca przez układ żylny.
Ad
Z reguły niewydolność lewej komory jest związana z obrzękiem płuc, ale może również wystąpić z niedokrwistością, tyreotoksykozą, nowotworami i uszkodzeniami mózgu. W tych przypadkach występuje patologiczny wzrost rzutu serca.
Komunikacja z zawałem mięśnia sercowego
Niewydolność lewej komory często wiąże się z ostrym zawałem mięśnia sercowego. Może pojawić się w tym samym czasie, co i kilka dni później. W drugim przypadku patologiczny proces jest spowodowany ostrą utratą dużej liczby kardiomiocytów.
Na początku frakcja wyrzutowa może być przechowywana w około 70 procentach tego, co jest należne, ponieważ rozkurczowa funkcja lewej komory jest zaburzona, a nie skurczona. Jednocześnie obserwuje się patologiczną niedomykalność (wyrzucanie) krwi z komory do przedsionka przez otwór mitralny. Może być kilka przyczyn:
Ad
- uszkodzenie mięśni brodawkowatych;
- rozszerzenie jam serca;
- uszkodzenie zaworu.
Ostra niewydolność lewej komory serca w pierwszych godzinach po ataku serca może być spowodowana zmniejszeniem całkowitej objętości krwi, retencji wody i jonów w organizmie, a także środkami terapeutycznymi.
Patogeneza
Niewydolność lewej komory jest typowym procesem patologicznym, który zaczyna się od wzrostu ciśnienia krwi w mikrokrążeniu płuc. Prowadzi to do pocenia się płynu z naczyń w tkance i zmniejszenia elastyczności układu oddechowego. Jeśli ciśnienie nie spadnie, przesmyk wpadnie do pęcherzyków płucnych i zakłóci wymianę gazową, "wyłączając" napełnione komory. Perfuzja tlenu zmniejsza się, organizm zaczyna cierpieć na niedotlenienie i hiperkapnię.
Płyn pochodzi z łożyska naczyniowego do płuc. Stopniowo rozprzestrzenia się od obwodu do środka, zwężając światło oskrzeli, powodując świszczący oddech i kaszel. W tym momencie system blokowania jest włączony. Zrzuca nadmiar krwi z naczyń mikrokrążenia do większych żył płuc. To prowadzi do mieszaniny krwi o różnej zawartości tlenu. Stopniowo system ten przestaje być skuteczny, a państwo pogarsza się. Ze względu na ruchy oddechowe płyn w płucach pianki i jeszcze więcej "zatyka" pęcherzyków, blokując dostęp do powietrza.
Formularze
Ostra niewydolność lewej komory objawia się w dwóch postaciach klinicznych:
- Pierwszą postać obserwuje się u pacjentów z wysokim ciśnieniem krwi, niewydolnością zastawki aortalnej i zmianami naczyniowymi mózgu. Taka kombinacja symptomów powoduje presję zarówno w wielkim, jak i małym kręgu krążenia krwi, a także w dużej pojemności minutowej serca. Aby zatrzymać chorobę w tym przypadku, konieczne jest zmniejszenie przepływu krwi do odpowiednich sekcji, aby nie przeciążać naczyń płucnych.
- Druga forma charakteryzuje się klasycznymi objawami niewydolności lewej komory, a mianowicie: spadkiem ciśnienia i rzutu serca. Formularz ten pojawia się po ataku serca, jeżeli występuje zdekompensowane zwężenie zastawki mitralnej lub aorty (to znaczy nabyta choroba serca), z przedłużonym przebiegiem obustronnego zapalenia płuc.
Przewlekła niewydolność serca lewej komory
Patologia ta powstaje z tych samych powodów co forma ostra, ale tylko stopniowo, dlatego organizmowi udaje się przystosować do zmian i zrekompensować je. Zamiast spienionego płynu w płucach występuje stagnacja krwi żylnej i spadek prędkości krążenia krwi. Wpływa to na perfuzję przepływu krwi i powoduje przewlekłe niedotlenienie.
Ad
Wszystko zaczyna się od duszności po wysiłku i zwiększonej częstości akcji serca. Wtedy trudno jest oddychać w pozycji leżącej, szczególnie w nocy, więc pacjenci zajmują pozycję półsiedzącą. Duszność łączy się z kaszlem z plwociną, w której występują smugi krwi. Zaobserwowane zaburzenia rytmu serca, pojawienie się dodatkowych tonów. Na tym etapie choroba może utrzymywać się przez wiele lat. Potem nagle przechodzi w ostrą niewydolność lewej komory i kończy się z reguły śmiercią.
Objawy
Znając patogenezę, można przewidzieć, w jaki sposób objawi się niewydolność lewej komory. Objawy ilustrują trzy stany patologiczne: astma serca, obrzęk płuc, wstrząs.
- Astma serca objawia się atakami duszności. Skóra jest pokryta lepkim, mokrym, zimnym potem, jest niebieski palec i trójkąt nosowo-wargowy. Oddychanie staje się głośne, słychać suche, grzechotki. Serce bije bardzo szybko, zwiększa się tętnicze i centralne ciśnienie żylne.
- Obrzęk płuc jest kolejnym etapem rozwoju procesu patologicznego. Na osłuchiwaniu słychać duże i dobrze bulgoczące rzęsy, bulgoczący oddech, słyszany z oddali. Częstość oddechów może przekraczać 40 razy na minutę (dwukrotność normy). Pacjenci mają kaszel z różową plwociną.
- Wstrząs jest końcowym stadium obrzęku płuc. Oddychanie staje się coraz bardziej powierzchowne, spieniona ciecz wypełnia nie tylko płuca, ale także tchawicę i jest widoczna w kącikach ust. Ciśnienie spada gwałtownie, a bicie serca, wręcz przeciwnie, rośnie. Gdy płuca są całkowicie wypełnione płynem, osoba umiera.
Klasyfikacja
Niewydolność lewej komory, która wystąpiła po ostrym zawale mięśnia sercowego, można sklasyfikować zgodnie z objawami klinicznymi i wynikami badań instrumentalnych na 4 etapy.
- Brak widocznych oznak niewydolności serca.
- Są wilgotne rzęsy, jest patologiczny trzeci ton i oznaki żylnej zastoju w płucach.
- Poważny obrzęk płuc, duże pęcherze piskliwe są słyszalne na ponad połowie pól płucnych.
- Wstrząs kardiogenny. Ciśnienie spada poniżej 90, zmniejsza diurezę, skóra staje się blada, a następnie zmienia kolor na niebieski, pojawia się zimny pot.
Druga klasyfikacja, która również ma cztery stopnie uszkodzenia lewej komory, opiera się na charakterze świszczącego oddechu, temperatury skóry i wilgotności:
- Świszczący oddech, bez potu. W płucach nie ma stagnacji.
- Sapanie jest mokre, ale pacjent nadal jest suchy. Nie ma zmniejszenia dyfuzji gazów w płucach, ale występują zatory.
- Pojawia się zimny pot ale świszczący oddech pozostaje suchy. Perfuzja gazów zmniejsza się, ale w płucach nie występuje zastój żylny.
- Zimny pot i wilgotne rzęsy. Dekompensacja niewydolności lewej komory.
Diagnostyka
Objawy niewydolności lewej komory powinny ostrzegać lekarza nawet przed rozmową z pacjentem. Jak tylko osoba wejdzie do biura (lub przyjedzie ambulansem), kardiolog natychmiast usłyszy głośny oddech, świszczący oddech, duszność. Pacjent skarży się na różowawą plwocinę po suchym kaszlu, krwioplucie, ciągły strach przed śmiercią. Ważnym szczegółem jest to, że musi usiąść, aby złagodzić objawy. Po sondażu rozpoczyna się badanie fizykalne. Lekarz słucha dźwięków serca, określa obecność patologicznych dźwięków i hałasów, arytmii i niedoboru tętna w tętnicach obwodowych. W trakcie tych zabiegów lekarz na przemian ocenia temperaturę i wilgotność skóry.
Ad
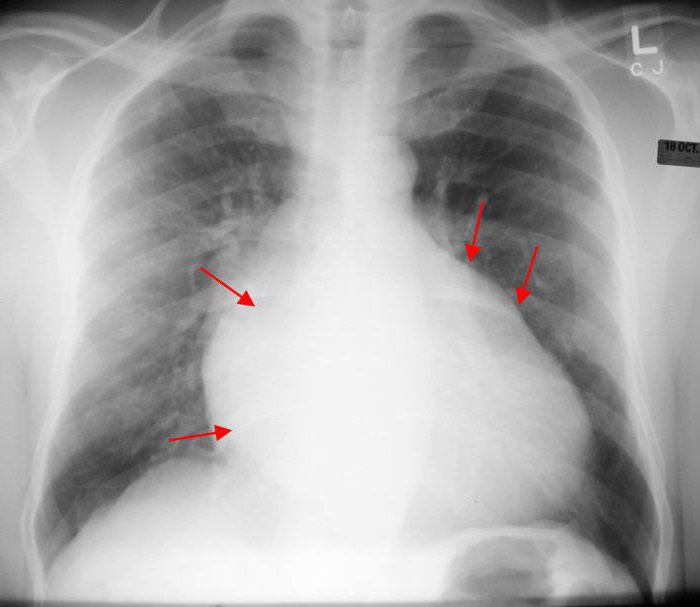
Następnym etapem jest diagnostyka instrumentalna. Najpierw wykonuje się elektrokardiogram, na którym następuje zmiana rytmu i przeciążenie lewych części serca pod wpływem nacisku, a poszerzenie jam jest wyraźnie określone. Rentgen kardiologa jest zainteresowany konfiguracją cieni serca, gładkością jego talii i obrzękiem komór serca, a także oznakami stagnacji krwi w płucach. Ta metoda służy do weryfikacji diagnozy i wykluczenia innych patologii płuc.
Badanie ultrasonograficzne serca wykonuje się w celu wykrycia nieprawidłowości w budowie serca, a także zmian jego funkcji: pojawienia się patologicznego przepływu krwi, zmian w zastawkach, powstawania tętniaków i zakrzepów krwi. Ponadto metoda ta pozwala na określenie frakcji wyrzutowej i ciśnienia w jamach serca, grubości ścianek i wielkości komór.
Ad
Na podstawie badań laboratoryjnych lekarz może przepisać definicję peptydu natriuretycznego w mózgu we krwi. Jest to konieczne, aby wykluczyć lub potwierdzić, że pacjent ma przewlekłą niewydolność serca, ponieważ objawy choroby są podobne.
Leczenie
Czy niewydolność lewej komory zawodzi? Leczenie polega głównie na reanimacji i jest prowadzone na oddziałach intensywnej terapii. Ma na celu poprawę skurczu mięśnia sercowego, wyeliminowanie tachykardii i zmniejszenie napięcia naczyniowego. Ponadto konieczne jest zapobieganie powstawaniu zakrzepów krwi i poprawa wydalania płynów. Aby to zrobić, wykonaj następujące czynności:
- Pacjent jest wdychany z nawilżonym tlenem w tempie 6-7 litrów na minutę.
- Cewnikuj żyłę centralną, aby można było monitorować CVP (centralne ciśnienie żylne). Pomaga to lekarzowi wybrać odpowiednią terapię medyczną.
- Konieczne jest sprawdzenie pulsu i ciśnienia krwi, a także ilości moczu (szybkość redukcji obrzęku) w równych odstępach czasu.
- Jeżeli obserwuje się znaczne tworzenie piany, wówczas tlen jest dostarczany z alkoholem etylowym. Takie wdychanie powinno być na przemian z wdychaniem powietrza, aby nie spalić błony śluzowej.

- Terapia lekowa rozpoczyna się od wprowadzenia glikozydów nasercowych i przeciwskurczowych. Poprawia kurczliwość mięśnia sercowego i przepływ krwi do płuc. Ponadto morfina jest wskazana u pacjentów. Jednocześnie łagodzi, łagodzi ból i rozszerza małe naczynia płucne.
- Jeśli ciśnienie utrzymuje się na wysokim poziomie, zaleca się wprowadzenie blokerów receptora adrenaliny. Czasami do tego celu używają uprzęży lub ciasnego bandażowania kończyn. Taka manipulacja zapobiega wypływowi krwi żylnej, utrzymując tętnice wolnymi.
- Aby zmniejszyć obrzęk i zmniejszyć obciążenie serca, wykonywana jest wymuszona diureza.
Zapobieganie
Ostra niewydolność serca może wystąpić zarówno samoistnie, jak i dekompensować przewlekłą niewydolność serca, dlatego ważne jest uważne przestrzeganie instrukcji lekarza, regularne przyjmowanie tabletek i prowadzenie prawidłowego stylu życia. Ważne jest, aby przestrzegać diety, wykonywać umiarkowane ćwiczenia (które nie pogarszają duszności), unikać sytuacji stresowych w jak największym stopniu (jeśli to konieczne, brać lekkie środki uspokajające), porzucać złe nawyki.
Prognoza
Pomoc na niewydolność lewej komory powinna być udzielona tak szybko, jak to możliwe, ponieważ śmiertelność z powodu tej choroby jest wysoka. Nawet w wyspecjalizowanym środowisku szpitalnym osiąga 20%.

Prognozy dla takich pacjentów są niekorzystne. W ciągu roku od rozpoznania umiera około 10% pacjentów z pierwszym lub drugim stadium, a prawie 50% pacjentów z trzecim.