Zespół złego wchłaniania: objawy, leczenie. Zespół złego wchłaniania u dzieci
Zespół złego wchłaniania i maldigestii jest specyficznym zespołem klinicznym. Stany są często spowodowane brakiem wielu pierwiastków śladowych i witamin w ciele. W dalszej części artykułu dowiemy się, dlaczego występuje zespół złego wchłaniania glukozy-galaktozy, jakie są jego cechy kliniczne i jakie metody terapii są stosowane. 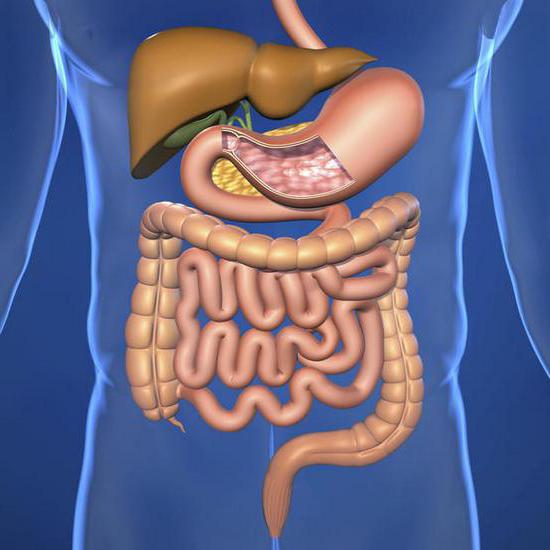
Informacje ogólne
Zespół złego wchłaniania, którego przyczyny zostaną opisane bardziej szczegółowo poniżej, może być nabyty lub wrodzony. W pierwszym przypadku zwykle występuje u pacjentów z mukowiscydozą i celiakią. Rodzaj nabytej patologii rozpoznaje się na tle chorób Crohna i Whipple'a, rotawirusowego zapalenia jelit, limfangektów jelitowych, guzów w jelicie cienkim o charakterze złośliwym, marskości, przewlekłe zapalenie trzustki i inne naruszenia.
Klasyfikacja
Zespół złego wchłaniania jest spowodowany naruszeniem funkcji trawiennej i transportowej jelita cienkiego. To z kolei wywołuje zaburzenia metaboliczne. Zespół złego wchłaniania (upośledzona absorpcja) ma trzy stopnie nasilenia:
- Łatwy przepływ. W tym stopniu syndrom złego wchłaniania objawia się w postaci niedoboru wielowitaminy, ogólnego osłabienia i zmniejszonej wydajności. W tym samym czasie waga spada o około 5-10 kg.
- Umiarkowany przepływ Na tym etapie następuje znaczące zmniejszenie masy. U połowy pacjentów waga jest zmniejszona o więcej niż 10 kg. Zespół złego wchłaniania na tym etapie towarzyszą wyraźne oznaki niedoboru multiwitaminy i brak elektrolitów (wapnia, potasu). Pacjenci mają również zmniejszoną funkcję gonad, anemię.
- Duży prąd. U większości pacjentów waga zmniejsza się o więcej niż 10 kg. Wszyscy pacjenci mają wyraźne objawy niedoboru elektrolitów (w tym żelaza), niedobór multiwitaminy. W niektórych przypadkach mogą wystąpić drgawki. Występuje anemia i osteoporoza, a także zaburzenia aktywności układ hormonalny.

Wrodzona i nabyta patologia
Wrodzona manifestacja występuje u 10% pacjentów. Zwykle są to pacjenci z niedoborem disacharydazy, celiakią, zespołem Shvakhmana-Diamonda, cystynurią, zwłóknieniem skurczowym. Typ wrodzony jest diagnozowany na tle choroby Hartnupa. W tym przypadku występuje zespół złego wchłaniania tryptofanu, spowodowany naruszeniem funkcji transportowej w komórkach błony śluzowej jelita. W 3% wszystkich przypadków wykrycia nabytych form pacjenci są uczuleni na białko mleka krowiego.
Czynniki prowokujące
Wrodzony zespół złego wchłaniania u dzieci występuje, zwykle natychmiast po urodzeniu lub w ciągu pierwszych 10 lat życia. Dla tej grupy pacjentów charakteryzujących się wyższym wskaźnikiem umieralności. Zwykle występuje w wyniku wyczerpania w młodym wieku. Ogólnie rzecz biorąc, przeżycie pacjentów zależy od podstawowej patologii, która doprowadziła do naruszenia wchłanialności. Jako czynnik wywołujący zespół złego wchłaniania u dzieci może działać wrodzona niewydolność izomaltazy i sacharazy. Niedobór ten występuje u przedstawicieli rdzennej ludności Grenlandii i kanadyjskich Eskimosów. W pierwszym przypadku odnotowano również przypadki niedoboru trelazy (zawartej w cukrowniach). Wrodzony zespół złego wchłaniania u dorosłych rozpoznaje się u pacjentów z regionu Morza Śródziemnego, Afryki i Azji. Co do nabytego typu patologii, częstotliwość jego diagnozy zależy od częstości występowania patologii, które powodują jej rozwój.
Etiologia i patogeneza
Zespół złego wchłaniania glukozy-galaktozy odzwierciedla stan, w którym zlokalizowana jest funkcja transportowa jelita cienkiego. Proces trawienia pokarmu składa się z etapów błonowych (ciemieniowych) i trawienia brzucha. W związku z tym jego zaburzenia przejawiają naruszenie tych etapów. 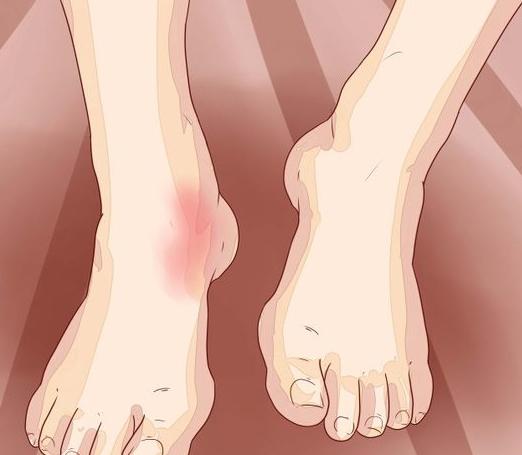
Obraz kliniczny
Jakie są objawy zespołu złego wchłaniania? Objawy patologii dzielą się na dwie grupy. Pierwsza jest specyficzna, a druga to znaki niespecyficzne. Rozważ je bardziej szczegółowo.
Znaki ogólne (niespecyficzne)
Należą do nich: wzdęcia, ból i dudnienie w jamie brzusznej, anoreksja, zmęczenie. Również wśród powszechnych manifestacji należy podkreślić słabość i wzdęcia.
- Ból w górnej części brzucha. Mogą być podane z tyłu lub mają charakter półpasiec. Bolesność obserwuje się u pacjentów z przewlekłym zapaleniem trzustki.
- Zmęczenie i osłabienie mogą być spowodowane brakiem elektrolitów, hiperfosfatemią i niedokrwistością.
- U pacjentów z niedoborem laktazy stwierdza się ból i dudnienie w jamie brzusznej .
- Wzdęcia jest następstwem nadmiernego wzrostu bakterii w jelicie. Jest to spowodowane nagromadzeniem niestrawionego pokarmu.
To nie wszystkie niespecyficzne objawy towarzyszące zespołowi złego wchłaniania. Objawy patologii mogą być widoczne. W procesie obmacywania brzucha pojawia się uczucie pełności, "testo-wość", ze względu na zmniejszenie napięcia ściany jelita. Pacjenci z biegunką, zwiększoną objętością kału. Masy kałowe są śmierdzące, mają pastowatą lub wodnistą konsystencję. Taboret może stać się tłustym połyskiem i stać się acholicznym, jeśli pacjent nie jest w stanie zsyntetyzować kwasów żółciowych lub ma trudności z dostaniem się do jelit. Patologia charakteryzuje się utratą wagi. Objaw ten jest wywołany brakiem korzystnych związków. Najbardziej wyraźna utrata masy ciała u pacjentów z chorobą Whipple'a i celiakią. W tym ostatnim przypadku zespołem złego wchłaniania u dzieci, którego leczenie ma głównie na celu wyeliminowanie niedoboru pierwiastków śladowych i witamin, towarzyszy spowolnienie wzrostu. Steatoryrhea występuje również u pacjentów. Kiedy kał ma jasny kolor, nieprzyjemny zapach. Zawiera tłuszcz. Takie odchody są raczej słabo zmywane po wypróżnieniu ze ścian muszli klozetowej. Zespół złego wchłaniania glukozy towarzyszy sucha skóra, utrata włosów, zwiększona kruchość płytek paznokcia. Pacjentów obserwuje się zapalenie języka, wybroczyny, zapalenie skóry. Wynika to z niedoboru witamin (kwas foliowy, w szczególności B12, C) i żelaza. 
Specyficzne cechy
Obejmują one głównie obrzęki obwodowe. Pojawiają się w wyniku hipoproteinemii. Obrzęk zlokalizowany jest głównie w stopach i nogach. Zespołowi przewlekłego upośledzenia wchłaniania w przebiegu ciężkim towarzyszy wodobrzusze. Jest związany z zaburzeniem wchłaniania i utratą endogennych związków białkowych, hipoalbunemią. Niedobór multiwitaminy prowadzi do zmiany stanu błon śluzowych i języka, przydatków skóry. U niektórych pacjentów pojawiają się plamy na stopach, nogach, dłoniach, szyi i twarzy. Z powodu braku witaminy K można zaobserwować krwawienia podskórne lub krwotoczne. Istnieje również krwawienie z dziąseł. Z niedoborem witaminy A pojawiają się zakłócenia widzenia w półmroku, D - ból w kościach, E i B1 - neuropatia i parestezje, B12 - niedokrwistość megaloblastyczna (na tle zespołu krótkiego jelita lub choroby Leśniowskiego-Crohna).
Zaburzenia metabolizmu mineralnego
 Są one odnotowane u wszystkich pacjentów. Niedobór wapnia może wywoływać parestezje, bóle kości i mięśni, skurcze. W wyniku hipomagnezemii i hipokalcemii obserwuje się objawy Trousseau i Chvostek. Na tle poważnej patologii niedobór wapnia wraz z niedoborem witaminy D może wywoływać osteoporozę w kościach rurkowych, miednicy i kręgosłupie. Ze względu na wysoką pobudliwość nerwowo-mięśniową właściwą hipokaliemii obserwuje się symptom tak zwanego "wałka mięśniowego". Pacjenci obawiają się letargu, osłabienia mięśni. Przy braku żelaza na skórze pojawia się wysypka cynkowa i miedziana, niedokrwistość z niedoboru żelaza, wzrost temperatury ciała.
Są one odnotowane u wszystkich pacjentów. Niedobór wapnia może wywoływać parestezje, bóle kości i mięśni, skurcze. W wyniku hipomagnezemii i hipokalcemii obserwuje się objawy Trousseau i Chvostek. Na tle poważnej patologii niedobór wapnia wraz z niedoborem witaminy D może wywoływać osteoporozę w kościach rurkowych, miednicy i kręgosłupie. Ze względu na wysoką pobudliwość nerwowo-mięśniową właściwą hipokaliemii obserwuje się symptom tak zwanego "wałka mięśniowego". Pacjenci obawiają się letargu, osłabienia mięśni. Przy braku żelaza na skórze pojawia się wysypka cynkowa i miedziana, niedokrwistość z niedoboru żelaza, wzrost temperatury ciała.
Wymiana endokrynologiczna
Na tle długiego i ciężkiego przebiegu zespołu obserwuje się objawy niewydolności wielogruczołowej. U pacjentów z upośledzoną funkcją gonad. W szczególności rozwija się impotencja, zmniejsza się libido. U kobiet cykl menstruacyjny jest często zaburzony, może pojawić się brak miesiączki. W przypadku zaburzeń wchłaniania wapnia może wystąpić wtórna nadczynność przytarczyc. Na tle patologii objawy choroby, które prowadzą do naruszenia zdolności wchłaniania, mogą być dość wyraźnie widoczne.
Zespół złego wchłaniania: leczenie. Zasady i cele
Jakie są metody leczenia tej choroby? Działania terapeutyczne mają na celu głównie wyeliminowanie objawów towarzyszących zespołowi złego wchłaniania. U dorosłych leczenie jest przepisywane w zależności od nasilenia patologii. Środki terapeutyczne pozwalają na znormalizowanie masy ciała, wyeliminowanie choroby podstawowej, która spowodowała zespół złego wchłaniania. Leczenie obejmuje korektę diety pacjenta, zaburzenia metabolizmu białek, niedobór witamin, zaburzenia motoryczne w przewodzie pokarmowym. Przeprowadzono również działania terapeutyczne w celu wyeliminowania dysbiozy. 
Dieta
Menu pacjentów obejmuje dania o wysokiej zawartości związków białkowych i obniżonej zawartości tłuszczu. Kiedy hypoproteinemia stosowała mieszaniny do żywienia dojelitowego. Zawierają niezbędne pierwiastki śladowe, witaminy i składniki odżywcze. Dla lepszej absorpcji elementy te są wprowadzane przez sondę.
Efekty lekowe
Obejmuje:
- Korekta niedoboru składników mineralnych i niedoboru multiwitaminy.
- Terapia antybiotykowa.
- Leczenie hormonalne.
- Przyjmowanie środków przeciwbiegunkowych i przeciwwydzielniczych.
- Leki o działaniu żółciopędnym.
- Enzymy trzustkowe.
- Leki zobojętniające sok żołądkowy.
Interwencja operacyjna
Metody chirurgiczne są stosowane w zależności od podstawowej patologii prowadzącej do rozwoju zespołu. Dlatego zabieg wykonuje się u pacjentów z powikłaniami wrzodziejące zapalenie jelita grubego choroby wątroby, choroby Hirschpunga i Crohna, limfangiektazje jelitowe. W tym drugim przypadku wykonuje się na przykład resekcję (usunięcie) chorych naczyń limfatycznych w jelicie lub powstają anostomozy zapewniające drenaż limfatyczny układowi żylnemu. Na tle choroby Leśniowskiego-Crohna dokonuje się całkowitej kolektomii z nałożeniem ileostomii. W przypadku nadciśnienia wrotnego wywołanego marskością, stwardnieniem lub podwiązaniem naczyń, jak również przetokami portosystemowymi z dalszą transplantacją wątroby, stosuje się je w profilaktyce krwawienia z żył przełykowych uszkodzonych przez żylaki. 
Prognoza
W niektórych przypadkach zespół złego wchłaniania ma charakter przejściowy i jest eliminowany w procesie terapii dietetycznej. Zanikowe zmiany w błonie śluzowej jelita cienkiego, spowodowane ostrym zapaleniem jelit lub niedożywieniem, powodują około 80% całkowitej powierzchni wchłaniania. Po wyeliminowaniu czynnika sprawczego zespołu przywrócenie błony obserwuje się przez 4-6 dni. W ciężkich przypadkach potrzeba więcej czasu - od dwóch miesięcy.
Wraz z postępem tego zespołu prawdopodobne są poważne powikłania i zmniejszenie oczekiwanej długości życia pacjentów z powodu wyczerpania. Na przykład pacjenci cierpiący na wrodzone zaburzenia wchłaniania transportu tłuszczu często umierają w młodym wieku z powodu powikłań sercowo-naczyniowych. Na tle nadmiernego wzrostu bakterii można zahamować mechanizmy adaptacyjne jelita cienkiego. To z kolei zwiększa prawdopodobieństwo wystąpienia zaburzeń wątroby. Długoterminowe prognozy na tle zespołu będą zależeć od czasu trwania żywienia pozajelitowego. Ten proces z kolei może być skomplikowany przez zakrzepicę i sepsę żyły cewnikowej. Niewydolność wątroby może spowodować śmierć. Na tle żywienia pozajelitowego błona śluzowa przewodu pokarmowego nie otrzymuje stymulacji troficznej. To znacznie spowalnia odzyskiwanie powłoki.
Termin przekazania pacjenta do żywienia dojelitowego zależy od jego długości jelito cienkie zachowanie funkcji jelita grubego, obecność zastawki krętniczo-kątniczej, a także intensywność perystaltyki w przewodzie pokarmowym.