Osteochondroza odcinka lędźwiowego. Ćwiczenia terapeutyczne w osteochondrozie lędźwiowej
Osteochondroza lędźwiowa jest raczej nieprzyjemną i bardzo niebezpieczną chorobą. Przeciw niemu dochodzi do degeneracji tkanki chrzęstnej, dochodzi do dystrofii. Następnie uważamy patologię bardziej szczegółowo, a także dowiedzieć się, jak leczyć osteochondrozy lędźwiowej. 
Klasyfikacja
Jeśli mówimy o tym, jak scharakteryzować osteochondrozy lędźwiowej ICD, patologia jest przedstawiana jako degeneracyjno-dystroficzne uszkodzenie segmentów. Przejawy naruszenia mogą być inne. W związku z tym wyróżniono następujące zespoły osteochondrozy lędźwiowej:
- Refleks . Należą do nich lumbalgia, lumboischialgia, lumbago.
- Nerwowy . Ta grupa obejmuje uszkodzenia pierwszego lub piątego segmentu.
- Nerwowo-naczyniowy. Należą do nich radiculoiscemia. Przejawia się to poprzez kompresję tętnic lub żył wraz z korzeniem.
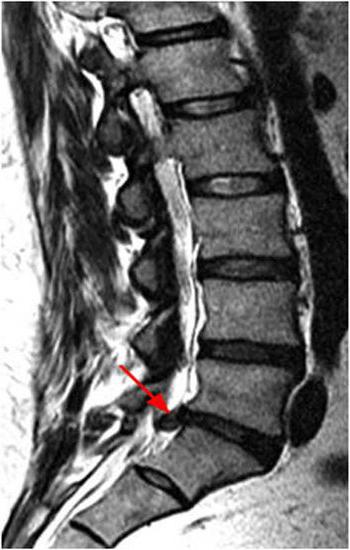
Lumbago manifestuje się przez "lumbago" - ostry nagły ból. Syndrom występuje, gdy podczas podnoszenia występuje niewygodny ruch, kaszel lub kichanie. Lumbodynia jest podostrym i przewlekłym bólem. Pojawia się stopniowo po wysiłku fizycznym lub przebywaniu przez dłuższy czas w niewygodnej pozycji. Lumboischialgia to ostry i silny ból lędźwiowy. Może rozprzestrzeniać się na jedną lub obie nogi. Stanowi towarzyszy zespół mięśniowo-toniczny, wegetatywno-naczyniowy, zespół neurotroficzny. Zapalenie rogówki manifestuje się w postaci ściskania dwóch lub jednego korzenia. W towarzystwie bólu, zaburzeń ogólnych w obrębie silnika i obszarów wrażliwych. Radiculoischemia występuje na tle ucisku kanałów tętniczych korzeniowo-rdzeniowych. Stan ten charakteryzuje się narastającymi naruszeniami w obszarach wrażliwych i motorycznych. W takim przypadku ból może być łagodny lub nieobecny.
Obraz kliniczny
Najwcześniejszym i najczęstszym objawem patologii jest ból w okolicy lędźwiowej. Może jednak rozprzestrzeniać się na części kończyn dolnych: goleń, udo, powierzchnie zewnętrzne, pośladki. Proces degeneracyjno-dystroficzny obejmuje kompleks negatywnych przejawów związanych z różnymi strukturami. Może to być uszkodzenie stawów, osteofitów lub osteochondrozy krążków. kręgosłup lędźwiowy. Występy segmentów znajdują się również na liście komplikacji powstających na tle naruszeń. Patologia, jak wspomniano powyżej, objawia się przede wszystkim bólem. Ona może mieć inny charakter. Na przykład po dłuższym zasiadaniu lub po przebudzeniu pojawiają się bóle, ostry ból lub bóle. Często pojawiają się, gdy dana osoba znajduje się w niewygodnej pozycji i nie ma możliwości wyprostowania się.  Bolesność wiąże się z podrażnieniem zakończeń nerwowych. Osteochondrozy lędźwiowej towarzyszy szczypanie korzeni, obrzęk mięśni. Zwiększona intensywność objawów może wynikać z pochylania się do przodu, różnych ruchów, kaszlu lub kichania. Często osteochondrozy lędźwiowej objawia się zaburzeniem wrażliwości w niektórych obszarach mięśni, dolnej części ciała i skóry. Ujawnia także zmniejszenie lub całkowite zniknięcie odruchowych reakcji ścięgien nóg. Proces degeneracyjno-dystroficzny powoduje skrzywienie kręgosłupa i może rozprzestrzeniać się na inne segmenty. Na przykład często zdiagnozowano osteochondroza w odcinku lędźwiowym. Zgodnie z płaszczyzną krzywizny emitują:
Bolesność wiąże się z podrażnieniem zakończeń nerwowych. Osteochondrozy lędźwiowej towarzyszy szczypanie korzeni, obrzęk mięśni. Zwiększona intensywność objawów może wynikać z pochylania się do przodu, różnych ruchów, kaszlu lub kichania. Często osteochondrozy lędźwiowej objawia się zaburzeniem wrażliwości w niektórych obszarach mięśni, dolnej części ciała i skóry. Ujawnia także zmniejszenie lub całkowite zniknięcie odruchowych reakcji ścięgien nóg. Proces degeneracyjno-dystroficzny powoduje skrzywienie kręgosłupa i może rozprzestrzeniać się na inne segmenty. Na przykład często zdiagnozowano osteochondroza w odcinku lędźwiowym. Zgodnie z płaszczyzną krzywizny emitują:
- Skolioza W takim przypadku deformacja następuje albo w lewo, albo w prawo.
- Lordosis Dzięki nim zakrzywienie jest skierowane do przodu.
- Kifoza . W takim przypadku obszar jest wygięty do tyłu lub wygładzony.
Uszczypnięcie rdzeni kręgosłupa
Na tle rozwoju osteochondrozy lędźwiowej aktywność narządów wewnętrznych zostaje zakłócona. W szczególności pacjenci zaczynają odczuwać problemy z defekacją, oddawaniem moczu, wrażliwością w kroczu i zmniejszeniem narządów płciowych. Zaostrzenie osteochondrozy lędźwiowej zwykle występuje po fizycznym przeciążeniu. Może to nastąpić później lub natychmiast po załadowaniu. W tym samym czasie sami pacjenci charakteryzują ból jako nudny i bolesny.  Jeśli rozciąga się na nogę, to jest to lumbodynia. Kiedy próbujesz podnieść ciężki przedmiot, kaszleć lub kichać, ból wzrasta. Zaostrzenie stanu może powodować przedłużone napięcie mięśni grzbietu. W takim przypadku pacjent ma trudności z przedłużeniem. Wszelkiemu ruchowi w tym przypadku towarzyszy zwiększony ból. Pozostawanie w zimnie (czasami nawet krótkoterminowo) może negatywnie wpłynąć na stan. W takich przypadkach ból pojawia się nagle i charakteryzuje się ostrym (ból pleców). Na tle patologii pacjenci mają zwiększone pocenie się, suchość i łuszczenie się skóry, skurcze tętnic w stopach, zimno, mrowienie, gęsią skórkę w nogach.
Jeśli rozciąga się na nogę, to jest to lumbodynia. Kiedy próbujesz podnieść ciężki przedmiot, kaszleć lub kichać, ból wzrasta. Zaostrzenie stanu może powodować przedłużone napięcie mięśni grzbietu. W takim przypadku pacjent ma trudności z przedłużeniem. Wszelkiemu ruchowi w tym przypadku towarzyszy zwiększony ból. Pozostawanie w zimnie (czasami nawet krótkoterminowo) może negatywnie wpłynąć na stan. W takich przypadkach ból pojawia się nagle i charakteryzuje się ostrym (ból pleców). Na tle patologii pacjenci mają zwiększone pocenie się, suchość i łuszczenie się skóry, skurcze tętnic w stopach, zimno, mrowienie, gęsią skórkę w nogach.
Komplikacje
Jedną z najniebezpieczniejszych konsekwencji procesu degeneracyjno-dystroficznego jest niestabilność kręgów. Przestają być naprawiane. Pod wpływem wysiłku fizycznego i ciężkości sacrum segmenty lędźwiowe zaczynają "czołgać się" w dół. W wyniku tego dochodzi do poważnych naruszeń w czynnościach narządów wewnętrznych znajdujących się w tym obszarze. W szczególności dotyczy to układu moczowo-płciowego. U kobiet pojawiają się problemy z macicą i jajnikami, u mężczyzn zmniejsza się siła działania.
Rozwój patologii
Objawy towarzyszące osteochondrozy lędźwiowej są zasadniczo takie same. Ich intensywność zależy od nasilenia procesu, lokalizacji i stopnia rozpowszechnienia. Jak stwierdzono powyżej, głównym zarzutem jest ból. Może zająć sacrum, dając w kończynach dolnych. W tym przypadku mówimy o ischialgia. Początkowy etap choroby objawia się umiarkowanym bólem bezpośrednio w dolnej części pleców. Nie mogą wystąpić w spoczynku. Gdy rozpoczyna się osteochondroza części lędźwiowej 2, odczucia towarzyszą pacjentowi zarówno w spoczynku, jak i podczas ruchów. 
Powiązane stany
Przy znacznym wysiłku fizycznym, po urazach, przeżyciach emocjonalnych, po nieskoordynowanym ruchu rozpoczyna się zaostrzenie. Lumbago, występując na tle takiego stanu, towarzyszą napięcia toniczne i odruchowe. W wyniku tego pojawiają się tzw. Pozycje obronne. Obejmują stałe zmiany w konfiguracji kręgosłupa lędźwiowego. Rezultatem jest skolioza z rotacją, kifoza. Reakcje mięśniowo-toniczne powodują znaczne unieruchomienie dolnej strefy kolumny. Takie zjawisko jest charakterystyczne dla uszkodzenia czwartego i (rzadziej) piątego krążka kręgosłupa.
Ataki
Z bólem (osteochondroza lędźwiowa) pacjent praktycznie ogranicza się do miejsca. Podczas podejmowania jakichkolwiek prób przeniesienia lub zmiany stanu stan staje się nie do zniesienia. Przy zwykłym badaniu przedmiotowym stwierdzono przykurcz masy mięśniowej w dolnej części pleców z charakterystyczną deformacją kręgosłupa. Manifestacje lumbodynii charakteryzują się wysoką intensywnością. Co do zasady, oznaki patologii stają się wyraźne przez nie więcej niż 12 dni. W przypadku walizek często wystarczy kilka godzin. Pierwszy atak kończy się dość szybko w porównaniu do innych. Można je powtórzyć za rok lub kilka lat. Często stan jest wykryty u pacjentów w młodym wieku. 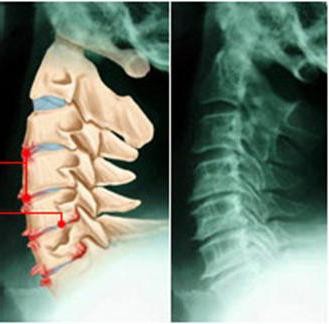
Przewlekła lumbodynia
Z reguły stan ten poprzedza hipotermia, przedłużony pobyt w niewygodnej pozycji, przedłużone napięcie statyczne. Ból często znajduje się po jednej stronie talii. Uczucia są zwiększane, gdy się uginają i siedzą przez dłuższy czas. Szczyt tego stanu występuje zwykle po 4-5 dniach. Po nim ból zaczyna stopniowo ustępować, jeśli pacjent stosuje się do odpoczynku w łóżku, zapewniając rozluźnienie mięśni spazmów. Podostra lumbodynia biegnie tygodniami, aw ciężkich przypadkach - miesiącami. W tym drugim przypadku staje się przewlekły. W tym samym czasie występuje tendencja do rozszerzania obszarów bólu. W szczególności trafia do sacrum, pośladków i nóg.
Odruchowe przejawy Lumboischialgia
Obejmują neurodystroficzne, mięśniowo-toniczne, zespoły nerwowo-naczyniowe, zlokalizowane w dolnej lub we wszystkich częściach nóg, w strefie lędźwiowej. Na przykład można wykryć sztywność prostownika, ekscytującą okolicę stawu biodrowego, achilloidinię i staw okołostawowy kolana. Uszkodzenie mięśnia piriformis. W dwóch wariantach mogą rozwinąć się dystonie naczyniowe typu odruchowego w kończynach dolnych. W przypadku manifestacji naczynioskurczowej, oprócz bólu w zajętej kończynie dolnej i dolnej, pacjent odczuwa chłód w kończynie. Hipotermia dermatologiczna jest dość wyraźna. Po obciążeniu może zarówno zwiększać, jak i znikać. W przypadku manifestacji rozszerzenia naczyń krwionośnych pacjenci oprócz bólu odczuwają ciepło lub ciepło w nogach. Hipertermię skóry określa się za pomocą dotyku. Po wielkim wysiłku fizycznym manifestacje wazodylatacji stają się wyraźne. 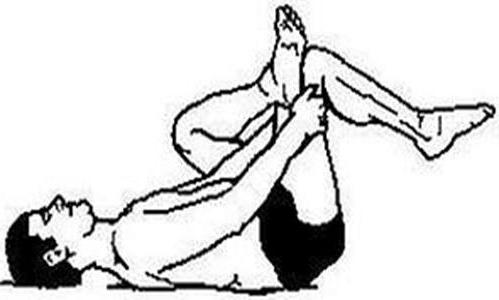
Objawy kompresji korzeniowej
W tym przypadku chodzi o radikulopatię. Często w rdzeniu kręgowym ujawnia się odcinek korzenia, rozciągający się od opony twardej mózgu do linii radiculoganglinar. Ta strona nazywa się nerwy Nazthta. Jest on ściśnięty w obszarze zewnątrzoponowym: w kanale kręgowym i strefie przyśrodkowej w otworze międzykręgowym. Im niższe nerwy, tym dłużej są. Objawy utraty towarzyszą podrażnieniom kręgosłupa. Odpowiadają one myotomowi (osłabienie, niedociśnienie, hiporefleksja, hipotrofia). Jednocześnie towarzyszy mu zastrzyk bólu i hiperalgezja w miejscu odpowiedniego dermatomu.
Obraz neurologiczny
Jest on określony przez lokalizację i rozmiar uszkodzeń dysków. Rzadkim przypadkiem jest uszkodzenie segmentów L1-L3. Gdy przepuklina dysku jest L1-L2, wpływa na stożek kręgosłupa. Na początkowym etapie zespół korzeniowy towarzyszy dyskomfort i utrata wrażliwości odpowiednich obszarów - dermatomów. Często objawy obserwuje się na skórze wewnętrznej i przedniej części kości udowej. Wraz z porażką kanału rdzeniowego L3 dochodzi do zmiany wrażliwości górnej i środkowej części nogi. W szczególności dotyczy to wewnętrznej powierzchni dolnej części nogi i przedniej części uda. Również dość dobrze zaznaczona lordoza. Podczas badania specjalista może zauważyć spadek lub całkowity brak szarpnięcia kolanem. Stanowi temu może towarzyszyć rozwój skoliozy homo-bocznej. Rzadko, uszkodzenie występuje w kręgosłupie L4. Towarzyszy temu łagodny ból rozprzestrzeniający się na wewnętrzne przednie strony uda. Jednocześnie może sięgnąć do kolana i zatonąć nieco poniżej niego. Występują zaburzenia wewnętrzne mięśnia czworogłowego. Na tle wzmożonego lub zachowanego odruchu kolanowego dochodzi do niedożywienia, niewielkiego bólu.
Klęska korzenia L5
Jest on często diagnozowany. Zmiana jest konsekwencją ściskania przepukliny. Obraz kliniczny różni się ciężkością. Ból rozprzestrzenia się z odcinka lędźwiowego do obszaru pośladkowego, poruszając się po zewnętrznej stronie uda, wpływa na zewnętrzną powierzchnię przednią dolnej części nogi i wewnętrzną krawędź stopy palcami. W tej strefie wykryto hiperalgezję. Na tle stanu siła prostownika palca, odruchy ścięgien zmniejszają się, hipotrofia i niedociśnienie rozwijają się na mięśniu przednim piszczeli. 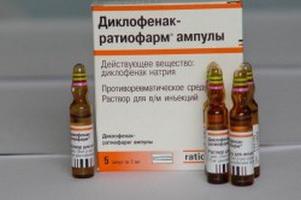
Osteochondroza: leczenie
Z reguły pacjenci spieszą do lekarza, odczuwając regularny dyskomfort podczas chodzenia i odpoczynku. Jak pokazuje praktyka, w większości przypadków ludzie rozwijają osteochondrozy lędźwiowej stopnia II. Jednym z pierwszych środków terapeutycznych jest rewizja trybu życia, właściwy rozkład obciążenia, wybór akcesoriów ortopedycznych (materac, gorsety itp.). Często pacjenci udają się do lekarzy tylko z ostrym bólem. W tym przypadku pierwszym wydarzeniem będzie jego eliminacja. Specjaliści często diagnozują również wyraźne zmiany w kręgosłupie podczas pierwszego badania. W szczególności spondylolisteza, wypukłość, przepuklina.
Metody konserwatywne
Często po pierwszej wizycie u lekarza pacjentowi zaleca się leczenie farmakologiczne. W szczególności, aby wyeliminować objawy, które utrudniają normalny ruch, przepisywane są zastrzyki. W przypadku osteochondrozy lędźwiowej często stosuje się blokadę nowokainy. Wśród innych leków należy wymienić leki przeciwzapalne niesteroidowe. Leki, takie jak Ibuprofen i Diklofenak, są popularne. Chondroprotector (np. Lek Teraflex), leki zwiotczające mięśnie są również zalecane. Te ostatnie eliminują skurcze mięśni. Wśród nich są takie leki jak "baklofen", "tyzanidyna". Trzeba powiedzieć, że eksperci nie zalecają samodzielnego usuwania osteochondrozy. Leczenie powinno być prowadzone przez lekarza na podstawie objawów i powikłań patologii. W przeciwnym razie niepiśmienna terapia może dodatkowo pogorszyć sytuację.
Fizykoterapia z osteochondrozą lędźwiową
Stosuje się go w leczeniu choroby opisanej w przeglądzie prawie we wszystkich przypadkach. Ćwiczenia dla osteochondrozy lędźwiowej (filmy z zajęć można obejrzeć w domu i natychmiast wykonać zalecany kompleks) dobiera się zgodnie z indywidualną charakterystyką pacjenta, ciężkości choroby. Fizjoterapia dla osteochondrozy lędźwiowej jest jednym z najskuteczniejszych sposobów wzmacniania mięśni pleców. Wydajność i produktywność klas składa się z poprawności i prawidłowości wdrożenia kompleksu. Ogromne znaczenie ma chęć pacjenta do osiągnięcia celu. Zajęcia powinny być regularne, ale nie powinieneś przeciążać się. Jeśli wystąpią trudności z wydajnością lub dyskomfort, lepiej zatrzymać ćwiczenia na jakiś czas. W takim przypadku należy skonsultować się z lekarzem. Specjalista wybierze optymalny zestaw ćwiczeń.
Inne zabiegi
Dzisiaj w leczeniu osteochondrozy stosuje się różne rodzaje efektów. Popularnością w szczególności jest masaż, akupunktura, terapia manualna. Takie procedury są przeprowadzane w wyspecjalizowanych klinikach. Dobre wyniki obserwuje się, gdy pacjenci odwiedzają sanatoria. Ogromną korzyścią dla organizmu są różne zabiegi wodne, terapia błotem, masaż próżniowy, hirudoterapia. (leczenie pijawkami). W przypadku braku efektu efektu zachowawczego pacjentowi można zalecić operację. Jego objętość zależy od ciężkości stanu, stopnia uszkodzenia segmentów, obecności chorób współistniejących i powikłań.