Typ HPV 16: objawy i leczenie
Wirus Papilomavirus jest dość powszechnym problemem, z którym boryka się wiele osób, niezależnie od płci i wieku. Warto powiedzieć, że wirus brodawczaka ludzkiego to termin, w którym łączy się ponad 70 rodzajów wirusów (każdy z nich ma swoje specyficzne cechy). HPV 16 jest obecnie uważany za jeden z najbardziej niebezpiecznych, dlatego wiele osób interesuje się dodatkowymi informacjami na temat tego typu chorób. W jaki sposób przekazywana jest infekcja? W jaki sposób wirus wpływa na organizm? Jakie objawy mogą wykryć obecność wirusa brodawczaka? Czy istnieją skuteczne terapie? Odpowiedzi na te pytania będą przydatne każdemu czytelnikowi.
Co to jest HPV?
Wirus brodawczaka ludzkiego to duża grupa wirusów należących do rodziny brodawczaków. Współczesna medycyna zna ogromną liczbę różnych szczepów tego wirusa, z których każdy ma swoje własne unikalne DNA. Typ HPV 16 to tylko jedna z wielu odmian.
Ad
Ta infekcja jest niezwykle powszechna. Ostatnie badania wykazały, że ponad 60% populacji planety jest nosicielami jednego lub drugiego szczepu brodawczaka.
Ta infekcja zwykle wpływa na tkankę skórną i błony śluzowe. Warto jednak zauważyć, że niektóre zewnętrzne przejawy rzadko występują. Co więcej, większość szczepów nie stanowi realnego zagrożenia dla ludzkiego życia. Jednak wśród nich są gatunki o zwiększonej onkogenności - do tej grupy należy HPV 16. Obecność tego wirusa w organizmie zwiększa prawdopodobieństwo zachorowania na raka.
Nawiasem mówiąc, grupa wirusów o wysokim stopniu onkogenności obejmuje inne szczepy, w tym 18 i 31. Ale, według badań, HPV typu 16 u kobiet najczęściej prowadzi do raka narządów płciowych.
Ad
Sposoby transmisji wirusa
Wiele osób jest zainteresowanych pytaniami o to, jak można wykryć podobną infekcję. W rzeczywistości istnieje kilka sposobów przekazywania typu HPV 16 (jak również każdego innego szczepu):
- Najczęściej spotykany jest tryb seksualny transmisji, który pojawia się podczas stosunku płciowego bez użycia prezerwatywy. Nawiasem mówiąc, kontakt analny i kontakt z ustami są również niebezpieczne.
- Istnieje również wspólny tryb transmisji, chociaż jest to znacznie mniej powszechne. Z uszkodzonej skóry i błon śluzowych zainfekowanej osoby cząsteczki wirusowe padają na przedmioty codziennego użytku, w szczególności na pościel, ręczniki, ubrania itp. Gdy są razem używane, infekcja może dostać się do zdrowego ciała poprzez uszkodzenia skóry, w tym zadrapania, owrzodzenia itp. d.
- Dość często występuje łożyskowa droga zakażenia. Jeśli matka jest nosicielem wirusa, prawdopodobieństwo przeniesienia choroby na dziecko podczas porodu jest bardzo wysokie. Właśnie dlatego HPV 16 jest uważany za poważny problem wśród kobiet w ciąży.
- Możliwe jest również samo zakażenie, gdy wirus ponownie wejdzie w ciało ludzkie podczas golenia, depilacji itp.
Czy są jakieś czynniki ryzyka?
Jak wspomniano wcześniej, ludzki wirus brodawczaka jest niezwykle powszechny. Jednak niektórzy ludzie są bardziej podatni na tę infekcję niż inni, zwłaszcza jeśli chodzi o codzienną infekcję. Co więc można przypisać czynnikom ryzyka?
- Grupą ryzyka są przede wszystkim osoby, które zbyt wcześnie rozpoczęły życie seksualne.
- HPV 16 jest najczęściej diagnozowana u osób molestowanych seksualnie, a także u tych, którzy mają wielu partnerów seksualnych w tym samym czasie i nie używają prezerwatyw.
- Czynniki ryzyka obejmują seks analny, podczas którego prawdopodobieństwo uszkodzenia błony śluzowej i skóry jest znacznie wyższe.
- Obecność chorób przenoszonych drogą płciową, w tym rzęsistkowicy, chlamydii, rzeżączki, również zwiększa ryzyko złapania wirusa, ponieważ ludzki układ odpornościowy jest osłabiony.
- Jednak wszelkie choroby, którym towarzyszy osłabiona odporność, są czynnikami ryzyka (zakażenie HIV, cukrzyca, przewlekłe choroby zapalne).
- Lista ta obejmuje osoby z nowotworami, które przechodzą radio lub chemioterapię, przyjmujące leki hamujące układ odpornościowy.
- HPV 16 u kobiet, które przeszły poważne zabiegi ginekologiczne, w tym aborcję, jest również częściej diagnozowana.
Warto zauważyć, że obecność wszystkich powyższych czynników ryzyka nie tylko zwiększa prawdopodobieństwo zakażenia organizmu, ale także zwiększa prawdopodobieństwo infekcji. Przez wiele lat wirus brodawczaka może żyć w ciele gospodarza, nie powodując żadnej szkody, ponieważ jego aktywność jest ściśle kontrolowana przez układ odpornościowy. Na tle osłabienia sił ochronnych nie wyklucza się prawdopodobieństwa wystąpienia choroby z objawami zewnętrznych objawów.
Etapy choroby
HPV 16, jak każdy inny rodzaj infekcja wirusem brodawczaka ludzkiego przechodzi w kilku etapach. Współczesna medycyna określa cztery główne etapy rozwoju choroby:
Ad
- Pierwszy etap nazywa się utajonym. Może trwać od kilku tygodni do kilku lat, nie powodując żadnych zewnętrznych znaków. Aby określić obecność wirusa w ciele, można zastosować tylko diagnostykę PCR.
- W drugim etapie objawy można już zobaczyć gołym okiem. Towarzyszy temu aktywne odtworzenie wirusa i przyspieszony podział komórek w naskórku. Wynikiem takich procesów jest powstawanie różnych narośli na skórze i błonach śluzowych, w tym brodawki, brodawki, brodawki itp.
- Trzeci etap charakteryzuje się procesami dysplazji. W tym okresie DNA HPV typu 16 oddziałuje z materiałem genetycznym ludzkich komórek, co powoduje wprowadzenie genomu wirusowego do prawidłowego DNA komórki. W ten sposób zachodzi zmiana w strukturze komórki.
- Integracja DNA wirusa zwiększa prawdopodobieństwo dalszego rozwoju różnych mutacji. Czwarty etap to okres degeneracji komórek złośliwych i powstawania raka.
Jakie objawy wykazuje wirus?
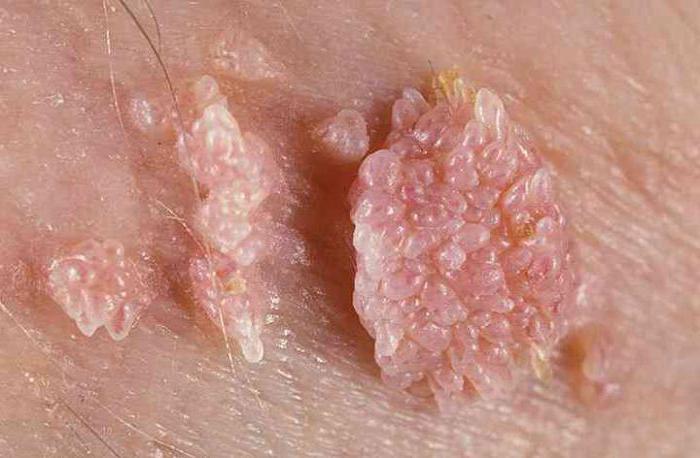
Jak wspomniano wcześniej, aktywna reprodukcja wirusa i przyspieszony podział komórek prowadzi do powstawania różnych narośli skórnych, popularnie zwanych brodawkami. Te guzy skóry mogą mieć różne kształty, rozmiary, a nawet kolor. We współczesnej medycynie zwyczajowo wyróżnia się kilka podstawowych odmian:
Ad
- Płaskie (wulgarne) brodawki to gęste zmiany skórne, najczęściej zaokrąglone. Nie powodują bólu ani żadnego innego dyskomfortu poza estetyką. Z reguły te narośla tworzą się na skórze rąk, stóp, twarzy, a także dłoni i stóp. Kolor brodawek pasuje do koloru skóry. Dość często guzy te pojawiają się i znikają same.
- Brodawki narządów płciowych, lepiej znane jako brodawki narządów płciowych, to wybrzuszone formacje skórki ze strzępiastymi krawędziami - ich kształt przypomina kalafior. Mogą mieć różowawy kolor lub pasować do naturalnego odcienia skóry. Z reguły kłykciny pojawiają się na błonach śluzowych narządów płciowych, na przykład na napletku lub wokół głowy prącia, na wargach sromowych. Czasami te guzy pojawiają się w cewce moczowej, pochwie, pęcherzu.
Jakie niebezpieczeństwo wiąże się z wirusem?
Czasami typ 16 HPV prowadzi do rozwoju choroby znanej jako papierosowa błonica. Chorobie towarzyszy pojawienie się charakterystycznych wysypek, które mają wygląd zagęszczonych blaszek, nieznacznie unoszących się nad powierzchnią skóry. Takie formacje mogą mieć kolor różowy, żółtawy lub nawet biały. Co do zasady wysypki pojawiają się na skórze ud, w okolicy zewnętrznych narządów płciowych, rzadziej wokół odbytu.
Brodowata papuloza wskazuje na proces dysplazji i pojawianie się mutacji komórkowych, które odpowiednio zwiększają ryzyko zachorowania na raka. Właśnie dlatego 16. typ wirusa brodawczaka uważa się za tak niebezpieczny.
Ad
Również ten szczep wirusa u mężczyzn może wywołać rozwój choroba Bowena który najczęściej kończy się prokariotycznym rakiem skóry. W przypadku braku terminowej diagnozy i leczenia choroba może powodować przerzuty do innych narządów.
Typ HPV 16 u kobiet i jego cechy
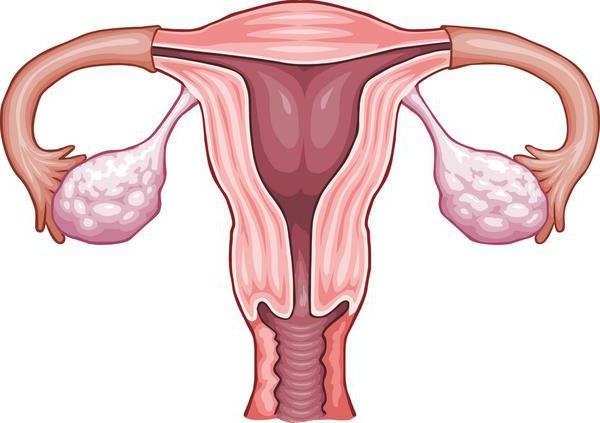
Wirus ten jest niebezpieczny dla obu płci. Jednak według statystyk jest on znacznie częstszy u kobiet typu HPV 16. Leczenie, objawy, zapobieganie - wszystkie te pytania są niezwykle interesujące. Najpierw jednak warto się dowiedzieć, jakie ryzyko wiąże się z tą infekcją.
Należy zauważyć, że żeńskie kłykciny często pojawiają się na wewnętrznych ścianach pochwy lub błony śluzowej szyjki macicy, więc pacjent po prostu nie może ich zauważyć sam.
HPV 16 i 18 u kobiet często prowadzi do rozwoju tzw. Śródnabłonkowej neoplazji szyjki macicy, której towarzyszy przyspieszona podział komórek szyjki macicy. Ten stan jest uważany za stan przedrakowy. W przypadku braku szybkiego leczenia, a czasami nawet w obecności terapii, zakażenie może prowadzić do rozwoju raka szyjki macicy.
Nowoczesne metody diagnostyczne
Obecność narośli lub formacji na genitaliach powinna sugerować możliwość zakażenia HPV typu 16. Co robić w takich przypadkach? Oczywiście, musisz iść do lekarza. Jakie metody diagnostyczne są stosowane we współczesnej medycynie? Istnieje kilka podstawowych procedur, które mogą pomóc w ustaleniu obecności wirusa brodawczaka.
- Podstawowe badanie, podczas którego lekarz bada nowotwory skóry, zbiera anamnezy itp.
- Kolposkopia jest przepisywana kobietom w celu dokładniejszego zbadania szyjki macicy pod kątem obecności zmian wirusowych.
- Badania cytologiczne które polegają na badaniu laboratoryjnym tkanek pobranych podczas skrobania (na przykład z kanału szyjki macicy). Ten test pomaga określić obecność nietypowe komórki.
- Diagnostyka PCR jest dość dokładna, co pozwala na wykrycie materiału genetycznego wirusa brodawczaka i praktycznie w każdym materiale, w tym złuszczeniach z błon śluzowych, tkance brodawek i kłykcin.
HPV 16: leczenie
Po ustaleniu rozpoznania lekarz opracuje schemat leczenia. W żadnym wypadku nie należy próbować samodzielnie poradzić sobie z problemem, zwłaszcza jeśli chodzi o HPV 16. Leczenie jest niezwykle ważne i można zaufać tylko doświadczonemu specjaliście.
Ta infekcja jest dość trudna do leczenia. Jednak możliwe jest zmniejszenie ryzyka zachorowania na raka. Jaki jest więc proces terapii po rozpoznaniu HPV 16? Leczenie obejmuje kilka ważnych punktów - to wzmocnienie obrony immunologicznej, zmniejszenie aktywności wirusa i usunięcie istniejących wzrostów.
Tak więc pacjenci z podobną diagnozą są przede wszystkim przepisywani lekami przeciwwirusowymi. Inosyplex, który hamuje reprodukcję cząstek wirusa, jest uważany za całkiem skuteczny. Interferony mają z kolei właściwości przeciwwirusowe, immunostymulujące i przeciwnowotworowe. Często pacjentom przepisuje się leki takie jak Amixin i Cycloferon, które aktywują produkcję interferonu w organizmie. Również w cyklu terapii można włączyć leki hamujące procesy podziału komórek, już dotknięte przez HPV. Skuteczne są "Podofillin", "Condilin".
Leczenie HPV 16 u kobiet obejmuje również regularne badania ginekologiczne i powtarzane testy, aż do zaniku aktywności wirusa. Naturalnie chorym zaleca się odpowiednie odżywianie, sen i odpoczynek oraz aktywność fizyczną, ponieważ wszystko to wzmacnia system odpornościowy, a zatem przyspiesza proces gojenia.
Co jeśli zdiagnozujesz HPV 16? Jak żyć? Przy odpowiedniej terapii ryzyko zachorowania na raka jest minimalne. A jeśli regularnie bierzesz egzaminy, rak można zdiagnozować na wczesnym etapie, co daje dobre szanse na pomyślny wynik. Nawiasem mówiąc, nosiciele wirusa nie powinni zezwalać na seks bez zabezpieczenia - stosowanie prezerwatywy jest obowiązkowe.
Sposoby usuwania brodawek i innych zmian skórnych

Dość często we współczesnej praktyce diagnostycznej rozpoznano HPV 16 u kobiet. Leczenie często obejmuje nie tylko terapię antywirusową, ale także usuwanie istniejących zmian skórnych. Faktem jest, że kłykciny na genitaliach (zarówno u mężczyzn jak i kobiet) są często ranione podczas stosunku płciowego. Powoduje to wiele niedogodności i zwiększa prawdopodobieństwo wtórnego zakażenia tkanek grzybami i bakteriami. Istnieje kilka sposobów na usunięcie brodawek narządów płciowych:
- Ekspozycja na substancje agresywne chemicznie (skuteczna i dostępna technika, ale w przypadku delikatnej skóry narządów płciowych możliwe jest uszkodzenie zdrowych tkanek).
- Chirurgiczne usunięcie guzów.
- Elektrokoagulacja (ekspozycja na condyloma za pomocą prądu elektrycznego).
- Koagulacja fal radiowych (wycinanie wzrostu za pomocą noża falowego).
- Kriodestrukcja (ekspozycja na ciekły azot).
- Laseroterapia (usuwanie kłykcin za pomocą wiązki laserowej, dziś jest uważana za jedną z najszybszych, skutecznych i bezpiecznych metod).
Decyzja o usunięciu kłykcin i wyborze odpowiedniej techniki jest zadaniem lekarza. Nie próbuj samodzielnie pozbywać się przyrostów, ponieważ może to tylko zaostrzyć sytuację.
Czy istnieją skuteczne metody zapobiegania?
Z pewnością dziś wiele osób słyszało o typie HPV 16. Leczenie i diagnozowanie podobnej choroby, jej pierwszych objawów i sposobów przenoszenia są, oczywiście, niezwykle ważnymi kwestiami. Ale równie przydatne jest poznanie sposobów zapobiegania, ponieważ czasami o wiele łatwiej jest chronić się przed infekcją niż martwić się o leczenie i możliwe konsekwencje.
Na początek warto zauważyć, że istnieje specyficzna profilaktyka zakażeń ludzkim wirusem brodawczaka, który polega na szczepieniu. Takie szczepionki (najbardziej znane i udowodnione do tej pory są "Gardasil" i "Cervarix") zawierają fragmenty wirusowego DNA. Po spożyciu obserwuje się powstawanie odpornej odporności na tę infekcję. Szczepienia chronią przed najbardziej niebezpiecznymi szczepami, w tym 16 i 18 typów.
Ponadto istnieją niespecyficzne metody zapobiegania. Pamiętaj, aby co najmniej raz na sześć miesięcy poddać się badaniu lekarskiemu. Konieczne jest porzucenie rozwiązłego życia seksualnego i używanie prezerwatywy jako zabezpieczenia. I, oczywiście, odpowiednie odżywianie, aktywność fizyczna, terminowe leczenie infekcji przenoszonych drogą płciową i chorób zapalnych wzmocni obronę immunologiczną, zmniejszając w ten sposób ryzyko infekcji i aktywacji wirusa.