Rozpoznanie zapalenia trzustki i schematów leczenia
Kiedy zapalenie trzustki zaczyna objawiać się chorobą zwaną zapaleniem trzustki. Aby zapewnić stuprocentową diagnozę, lekarz musi zdiagnozować zapalenie trzustki. Choroba może być ostra lub przewlekła. Konieczne jest poznanie charakterystyki, aby nie mylić zapalenia trzustki z innymi choroby przewodu pokarmowego.
Klinika trzustki
Przewlekłe zapalenie trzustki objawia się jako trwałe zapalenie, które prowadzi do trwałej zmiany strukturalnej ze zwłóknieniem trzustki. Zmiany te zmniejszają funkcje zewnątrzwydzielnicze i hormonalne. Aby zidentyfikować chorobę pozwala na prawidłowe rozpoznanie zapalenia trzustki. Klinika wygląda następująco:
Ból brzucha, a jednocześnie utrata masy ciała pacjenta. Apetyt zmniejsza się, spożycie żywności jest ograniczone, w wyniku tego, silne wyczerpanie przy niedostatecznej żywności. Ból jest często wskazaniem do operacji.
Ad
Pojawiają się w okolicy nadbrzusza, w lewym podżebrzu, prawdopodobnie promieniując do pleców. Najczęściej występuje to po spożyciu tłustych, pikantnych potraw po pół, dwóch godzinach, zdarza się, że po 6-12 godzinach. Jeszcze dłuższy okres przed bólem obserwuje się po wypiciu alkoholu, osiąga 48-72 godzin.
W ciągu kilku następnych minut po jedzeniu ból jest bardzo rzadki. Czasami nie ma związku z posiłkami. Ataki mogą pojawić się w nocy.
Rzekome mechanizmy bólu obejmują: zapalenie trzustki, zapalenie nerwów, zwiększone ciśnienie wewnątrzpłucnowe, możliwe przyczyny ekstrapokatologiczne (zwężenie przewodu żółciowego).
Czasami przewlekłe zapalenie trzustki przebiega bezboleśnie (20% przypadków).
Przed rozpoznaniem przewlekłego zapalenia trzustki lekarz przeprowadza badanie pacjenta. Obecność choroby może oznaczać:
- nawracający ból pojawiający się w lewym podżebrzuszu;
- nawracające nudności;
- biegunka o charakterystycznym zapachu;
- ostra utrata masy ciała;
- gorzej po zjedzeniu smażonych, tłustych, pikantnych potraw.
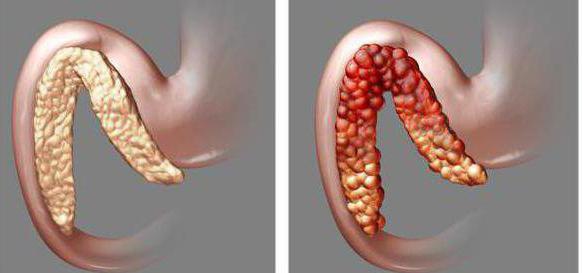
Ostra forma
Diagnostyka i leczenie laboratoryjne ostre zapalenie trzustki szybko pozwól ulżyć pacjentowi. Zwykle łagodna postać ostra przebiega bez powikłań. Narządy wewnętrzne są mniej dotknięte.
Ad
Jeśli postać ma ciężki charakter zapalny, w tkankach i narządach dochodzi do naruszeń, możliwy ropień trzustki. Ponad miesiąc później może pojawić się fałszywa torbiel, charakteryzująca się gromadzeniem się soku trzustkowego. W przypadku martwicy trzustki zwiększa się ryzyko zakażenia. Jest to możliwe w ciężkich postaciach ostrej kumulacji w gruczole lub w okolicy trzustkowej płynu. Podczas przeprowadzania diagnostyki należy to wziąć pod uwagę.
Jeśli został uruchomiony martwica tkanek śmierć jest możliwa, zwykle zdarza się, gdy pojawia się ropna postać zapalenia trzustki.
Diagnostyka różnicowa zapalenia trzustki
Prawidłowe taktyki leczenia można wybrać tylko wtedy, gdy diagnoza jest prawidłowo ustawiona. Na tym polega szybkie odzyskanie pacjenta. W tym celu przeprowadza się diagnostykę różnicową przewlekłego zapalenia trzustki. Bardzo ważne jest, aby móc odróżnić tę chorobę od innych, które mają wiele podobnych objawów. Choroby takie obejmują: perforowany wrzód, rak trzustki, niedrożność jelit, zapalenie pęcherzyka żółciowego, zawał mięśnia sercowego, ostre zapalenie wyrostka robaczkowego. W szpitalu można dokładnie określić, co cierpi pacjent. Lekarz musi znać wszystkie cechy tych dolegliwości, konieczne jest ustalenie dokładnej diagnozy.
Ad
Guz pomaga w wykryciu tomografii komputerowej w 85% przypadków. Zaleca się przeprowadzenie diagnostyki różnicowej zapalenia trzustki za pomocą ERCP.
Najwięcej błędów klinicznych powstaje przy różnicowaniu zapalenia trzustki z perforacją. "Ostry brzuch" w perforacji ma obraz ostrych bólów, którym towarzyszy stan szoku. Puls jest rzadki, wymioty są nieobecne, ściany brzucha są napięte, frenicus jest objawem, otępienie wątrobowe zostaje zastąpione dźwiękiem bolesnego objawu perforacji, pojawieniem się odmy otrzewnowej. Kiedy pacjent z perforacją owrzodzenia przyjmuje wymuszoną pozycję, zmieniając ból. Pacjenci z zapaleniem trzustki są niespokojni i mobilni. W pierwszym przypadku wymioty są nieobecne, w drugim powtarzające się wymioty są charakterystyczne.
Diagnostyka różnicowa niedrożności jelit i zapalenie trzustki

W przypadku niedrożności jelit bardzo trudno jest rozstrzygnąć kwestię jej formy, czy to mechanicznej, czy dynamicznej. Rozpoznanie ostrego zapalenia trzustki najczęściej ujawnia dynamiczną niedrożność. Trudności w identyfikacji pojawiają się na późniejszych etapach, kiedy różnica już się zatarasowała.
Ad
Kompleks objawów klinicznych w przypadku mechanicznej niedrożności jest zupełnie inny, może zależeć od:
- lokalizacja (w okrężnicy lub jelicie cienkim);
- gatunki (obturacja, uduszenie);
- czas (przewlekły, ostry);
- charakter przeszkód.
Wszystkie te różnorodne powody utrudniają postawienie diagnozy.
W ostrym zapaleniu trzustki niedrożność czynnościowa jest porażeniem. W genezie ogromnej roli, jaką odgrywają mechanizmy neurogenne, ponieważ procesy patologiczne mają odruchowy rozwój. Ostre zapalenie trzustki wskazuje na narastające, nagłe bóle całego brzucha, wzdęcia, powtarzające się wymioty, zapaść.
Przy trudnej diagnostyce różnicowej zapalenia trzustki konieczne jest przejście do fluoroskopii. Zbadano narządy jamy brzusznej (miska Kloybera).
Niski poziom chlorków we krwi wskazuje na niedrożność jelit. Jeśli poziom chlorków jest prawidłowy, a liczba diastazy jest wysoka, oznacza to zapalenie trzustki.
Diagnostyka różnicowa zapalenia trzustki i wyrostka robaczkowego, kamica żółciowa zatrucie pokarmowe
Zapalenie wyrostka robaczkowego . W klinice zapalenia wyrostka robaczkowego szczególną uwagę zwraca się na stopień zapalenia, lokalizację (w okolicy lędźwiowej, w pobliżu żółci, w głębi miednicy). Najtrudniejsza faza rozpoznania zapalenia wyrostka robaczkowego jest uważana za pierwszą.
Choroba kamieni żółciowych . Przyczyny bólu w hipochondrium mogą być zastój krwi w ostrym osłabieniu prawej strony serca, powodując martwicę w tkance wątroby. Punktem wyjścia zespołu bólowego jest droga żółciowa. Trudno jest zdiagnozować ostre zapalenie pęcherzyka żółciowego lub kolkę żółciową, jeśli występują objawy podrażnionej otrzewnej. W takich przypadkach mogą wystąpić objawy niedrożności jelit. Jednak bóle są zlokalizowane po prawej stronie, oddają i wznoszą. Jeśli trzustka bierze udział w bolesnym procesie, manifestuje się diastasuria.
Ad
Rozpoznanie różnicowe ostrego zapalenia trzustki z zatruciem pokarmowym rzadko prowadzi do błędów. W tym ostatnim przypadku, wraz z objawami zapalenia żołądka i jelit, ujawnia się ciężkie zatrucie, następuje spadek aktywności serca i wpływa na OUN. Czasami lekarz może zostać wprowadzony w błąd przez toksykację żywności, gdy zachodzą zmiany w przewodzie żołądkowo-jelitowym (luźne stolce, częste wymioty). W trudnych przypadkach istotna jest diastazuria, charakterystyczna dla zapalenia trzustki.
Diagnostyka różnicowa zapalenia trzustki z zawałem mięśnia sercowego
Rozpoznanie różnicowe ostrego zapalenia trzustki z zawałem mięśnia sercowego polega na badaniu obrazu klinicznego. Zazwyczaj podczas ataku serca obraz jest typowy, ale zdarzają się przypadki, gdy występują bóle w narządach jamy brzusznej, wzdęcia, odbijanie. To powoduje błędy w diagnozie.
W ostrym zapaleniu trzustki bóle są tak silne, że dochodzi do skurczu naczyń wieńcowych. Być może zmniejszenie stężenia wapnia we krwi, zwiększenie tonu nerw błędny. W EKG objawy te obrazują zawał mięśnia sercowego. Odruchowe skurcze naczyń krwionośnych powodują zmianę w elektrokardiogramie, należy pamiętać, aby nie mylić zawału mięśnia sercowego z ostrym zapaleniem trzustki. Prawidłowy stan pacjenta pomoże określić obserwację dynamiki, a następnie - powtórzoną procedurę EKG.
Inne choroby
W rozpoznaniu zapalenia trzustki należy wziąć pod uwagę wiele niuansów, aby odróżnić podobne objawy charakterystyczne dla innych chorób.
Obraz kliniczny choroby jest podobny do zapalenia płuc dolnego płata . Ten ostatni można rozpoznać po braku powtarzających się wymiotów, diastasurii, w obecności wysokiej temperatury.
Tętniak złuszczający występuje wtedy, gdy krwawienie w ścianie aorty, drugie w dużym stopniu stratyfikowane. W klatce piersiowej występują silne bóle, często noszone na półpasiec. Delaminacja może osiągnąć aortę brzuszną, drętwienie występuje w kończynach dolnych, a wrażliwość maleje.
Niedrożność gastromesenteryczna często występuje w ostrej postaci ze słabym, przyspieszonym pulsem, z wymiotami, z obrzękiem okolicy nadbrzusza, w normalnej temperaturze. Obraz jest podobny do ostrego zapalenia trzustki. Niekonsekwencja w niewielkim wzroście diastazy.
Podobne trudności mogą powstać podczas różnicowania ze spontanicznym pęknięciem lub skręceniem żołądka . W tym drugim przypadku, typowy wzór wypukłości lewej połowy obszaru brzusznego, podczas badania przez sondę, powoduje trudności w przejściu przez kardynalną część żołądka. Gdy nastąpi samoistne pęknięcie, pneumoperitoneum.
Podstawy diagnozy i leczenia zapalenia trzustki wymagają znajomości każdego terapeuty. Powinien podkreślić charakterystyczne objawy choroby z różnych podobnych, dokonać prawidłowej diagnozy i przepisać leczenie.
Diagnostyka laboratoryjna
Jeśli u pacjenta podejrzewa się zapalenie trzustki, planuje się kompleksowe badanie. Ważną rolę odgrywają laboratoryjne metody diagnozy zapalenia trzustki. Przede wszystkim przeprowadzają biochemiczne badanie krwi, które określi rodzaj choroby. Analizy mogą jasno ustalić obraz choroby. Gdy zapalenie trzustki zwiększa poziom lipazy, alfa-amylazy, następuje gwałtowny skok aktywności białka C-reaktywnego. Jeśli mocznik jest podwyższony we krwi, oznacza to, że chorobie towarzyszy nieprawidłowe funkcjonowanie nerek. Zauważalne jest zmniejszenie ilości albuminy i białka. Spadek poziomu insuliny, wzrost poziomu glukozy.
Analiza elektrolityczna i wodna umożliwiają identyfikację zmian w składzie krwi. Poprzez zmniejszenie poziomu płynu zwiększa się prawdopodobieństwo zablokowania naczyń krwionośnych i tworzenia się skrzepów krwi. Analiza pozwala określić poziom sodu, potasu, wapnia, które są odpowiedzialne za funkcje naczyń i serca.
Przy ogólnym badaniu krwi określa się naturę choroby. Szczególną uwagę zwraca się na poziom erytrocytów i leukocytów, co umożliwia przeprowadzenie pełnej diagnozy.
Zapalenie trzustki ustala się również w analizie moczu, poziom alfa-amylazy w nim jest nienormalny. Wraz z postępem choroby wykrywane są leukocyty, erytrocyty i inne nietypowe składniki.
Diagnostyka instrumentalna
Instrumentalna diagnostyka zapalenia trzustki pozwala lekarzowi zobaczyć zmiany w trzustce. Konieczne jest również sprawdzenie, czy otaczające tkanki i narządy nie wpływają na stan zapalny.
Najdokładniejszy jest uważany za ultradźwięk. Ultradźwięki umożliwiają wizualne sprawdzenie gruczołu. Takie badanie pozwala zidentyfikować chorobę nawet w okresie bezobjawowym. Na ultradźwiękach można również rozważyć drogi żółciowe, aby określić wczesne etapy ropnych ropni, aby zobaczyć obecność płynu.
W laparoskopii zapalenie trzustki jest jednocześnie diagnozowane i leczone. Czasami w trakcie tej mini-operacji można zminimalizować efekt zapalenia na inne narządy. Warto zauważyć, że laparoskopię stosuje się tylko w skrajnych przypadkach.
Podczas tomografii komputerowej zapalenie trzustki ustala się na podstawie charakterystycznych cech: zwiększonego rozmiaru gruczołu, obecności zapalnej lub martwej tkanki.

Leczenie zapalenia trzustki
Zapoznaliśmy się z kliniką, rozpoznaniem zapalenia trzustki. Leczenie tej choroby może być skuteczne i szybkie, pozwalają na to nowoczesne leki. Dzięki nim w większości przypadków można odmówić zabiegu. Zastosowano terapię krokową. Najczęściej pacjenci z ostrą chorobą są przyjmowani do szpitala. Przede wszystkim zalecana jest terapia przeciwzapalna i przeciwbakteryjna. Podczas identyfikowania ropnych formacji należy zastosować minimalnie inwazyjną interwencję w celu przeciwbakteryjnej sanitacji.
Szybki efekt pozytywny można osiągnąć poprzez hamowanie rozkładu enzymów, eliminację toksyn z krwi.
W leczeniu zapalenia trzustki za pomocą następujących leków:
- środki przeciwbólowe - "No-Shpa", "Papaverin", "Analgin", "Ketarol";
- środek zobojętniający kwas - "Almagel", "Fosfalyugel", "Ranitidine";
- enzymatyczny - Omez, Pankreatyna, Creon.
Przy właściwym leczeniu choroby lekarz musi przepisać leki zobojętniające i blokery histaminowe. Leki te pomagają chronić ściany żołądka przed niszczącym działaniem soku trzustkowego. "Ranitydyna" i "Omeprazol" są przepisywane najczęściej, zmniejszają kwasowość i są uważane za najbardziej skuteczne. Należy jednak pamiętać, że kiedy lek jest przesycony, szybkość wydzielania soku, jak również proces rozszczepiania, mogą być zakłócone. Czasami stosuje się substytuty naturalnych enzymów rozszczepienia - są to "Kreon", "Pankreatyna". Zmniejszają produkcję soku trzustkowego, chronią tkanki przed uszkodzeniem.
W każdym razie nie leczyć siebie. Leki do użytku powinny być przepisywane wyłącznie przez lekarza, który wie, co dokładnie jest wymagane w związku z twoją postacią choroby.