Dyzucja u dzieci: jak manifestować, co leczyć, profilaktyka
Infekcje jelitowe trudno uznać za rzadkość. I dość często w pediatrii u dzieci zdiagnozowano czerwonkę. Nieleczona choroba może prowadzić do bardzo poważnych konsekwencji.
Dzisiaj wielu rodziców interesuje się informacjami na temat tej choroby. Jaka jest przyczyna choroby? W jaki sposób przekazywana jest infekcja? Czym jest niebezpieczna dyzenteria? Jakie są jego pierwsze objawy? Wszakże im szybciej choroba zostanie zdiagnozowana, tym szybciej dziecko otrzyma wysokiej jakości opiekę medyczną.
Co to jest czerwonka
Dzisiaj wielu ludzi zastanawia się, czym jest ta choroba. Dyzbica jest chorobą zakaźną, a patogenne mikroorganizmy wpływają głównie na dolny odcinek jelita.
Ad
Obecnie choroba ta jest uważana za jedną z najczęstszych w ostrych infekcjach jelitowych. Według statystyk, w około 60-70% przypadków, pacjenci są dziećmi. Nawiasem mówiąc, dzieci w wieku od dwóch do siedmiu lat są najbardziej podatne na tę chorobę. W dyzenterii niemowlęcej jest rzadkie, ale nadal możliwe.
W rzeczywistości ta choroba była znana ludzkości od wielu tysięcy lat. Po raz pierwszy objawy opisał Hipokrates, który nadał mu imię. A od początku pierwszego wieku naszej ery choroba ta pojawia się regularnie na łamach literatury medycznej. W Europie i na całym świecie epidemie dyzenterii stale się palą. I najczęściej żołnierze cierpieli z tego powodu podczas wojen i mory. Niektórzy historycy twierdzą nawet, że ofiarą infekcji padło o wiele więcej wojowników niż zabitych na polu bitwy.
Ad
Krótka charakterystyka patogenu
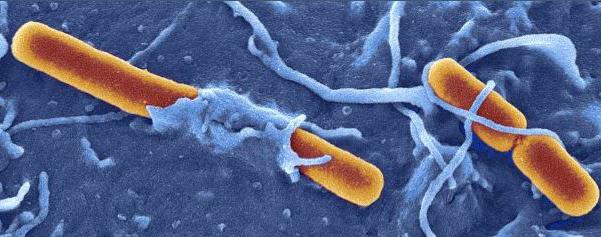
Czynnikiem wywołującym czerwonkę jest bakteria Shigella (Shigella) w kształcie pałeczki, która należy do bakterii Gram-ujemnych. Nawiasem mówiąc, ta grupa zawdzięcza swoją nazwę japońskiemu mikrobiologowi o imieniu Kiyoshi Siga, który najpierw zidentyfikował i opisał czynnik sprawczy dyzenterii.
Do tej pory zwykle rozróżnia się cztery grupy tych bakterii:
- Shigella Boyd;
- Shigella Sonne;
- Shigella Flexner;
- Shigella Grigorieva - Shita;
Te mikroorganizmy nie tworzą zarodników. Ponadto, gdy są wystawione na pewne czynniki środowiskowe, szybko umierają. Na przykład promieniowanie ultrafioletowe, wysokie temperatury i różne środki dezynfekujące mają szkodliwy wpływ na Shigellę. Jednak przy umiarkowanych temperaturach, braku bezpośredniego światła słonecznego i obecności wilgoci bakterie mogą pozostać żywe przez dość długi czas.
Na przykład w wodzie shigella może istnieć nawet przez 9 dni, a na prześcieradłach i wilgotnej bieliźnie - nawet kilka miesięcy. Po spożyciu bakterie przechodzą przez przewód pokarmowy (niektóre z nich umierają, uwalniając pewne toksyny) i osadzają się na błonie śluzowej okrężnicy, gdzie zaczynają aktywnie namnażać się. Okres inkubacji takiej choroby trwa około 3-4 dni - po tym czasie zaczynają pojawiać się pierwsze oznaki dyzenterii.
W jaki sposób przekazywana jest infekcja? Czy istnieją grupy ryzyka?
Mechanizm zakażenia podobną chorobą jest fekalno-doustny. Najczęstszym źródłem infekcji jest chory, a także duża ilość shigelli wydzielanej z kałem. Dziecko może złapać infekcję, jedząc niemytą lub niewłaściwie ugotowaną żywność. Oczywiście możliwe jest również korzystanie ze ścieżki kontaktowej na co dzień, na przykład za pomocą zabawek, pościeli, ubrań, ręczników, brudnych rąk itp. Dlatego w większości przypadków w szkołach i przedszkolach dochodzi do wybuchów dyzenterii.
Ad
Shigella może rozprzestrzeniać się w wodzie. Na przykład zakażenie można wykryć odwiedzając publiczne baseny lub stawy. Często źródłem chorobotwórczych mikroorganizmów w szkołach i przedszkolach jest pracownik kuchni. By the way, najczęściej ogniska choroby obserwuje się w miesiącach letnich i jesiennych.
Wielu rodziców jest zainteresowanych pytaniami, czy istnieją grupy ryzyka i czy można chronić dziecko przed tą chorobą. W rzeczywistości wszystkie dzieci są zarażone. Jednak dzieci z obniżoną odpornością są bardziej podatne na to. Ryzyko zakażenia wzrasta w przypadku współistniejących chorób, takich jak SARS.
Dyzucja: objawy u dzieci

Oczywiście bardzo ważne jest, aby wiedzieć, jak wygląda obraz kliniczny choroby. Wszakże im wcześniej choroba zostanie wykryta, tym szybciej dziecko otrzyma wykwalifikowaną pomoc medyczną. Jak manifestuje się czerwonka?
Objawy u dzieci zależą od szczepu patogenu, charakteru przebiegu, stopnia uszkodzenia przewodu żołądkowo-jelitowego. Można jednak wyróżnić niektóre typowe cechy. Choroba zaczyna się ostro z ostrym wzrostem temperatury ciała do 37,5-40 stopni. Dziecko skarży się na poważne osłabienie, zawroty głowy, dreszcze i bóle ciała. Już w pierwszym dniu pojawiają się wymioty, które mogą być pojedyncze lub powtarzane regularnie.
Ad
U dziecka występują inne objawy czerwonki. W szczególności główne objawy obejmują biegunkę. Fotel jest płynny, aw masach kałowych można zauważyć skrzepy śluzu, a często także zanieczyszczenia krwi. Defekację można powtarzać od 5 do 25 razy dziennie. A jeśli w pierwszych dniach masy kałowe są obfite, to w przyszłości ich liczba gwałtownie spada - wydzielina nazywana jest "śliną próchniczą".
Są inne zaburzenia, które towarzyszą temu zakażeniu jelitowemu. Objawy dyzenterii również dudnią w dolnych jelitach i pojawiają się napady padaczkowe (fałszywa potrzeba wypróżniania się).
Z powodu częstych wymiotów i biegunki często obserwuje się nierównowagę elektrolitów, aw cięższych przypadkach rozwija się odwodnienie. W każdym przypadku dziecko z podobnymi objawami musi być przedstawione lekarzowi, ponieważ każde opóźnienie może prowadzić do wielu komplikacji.
Choroba przewlekła
Dzisiaj wielu rodziców interesuje się pytaniami o to, co stanowi czerwonkę u dzieci, objawy, leczenie i powikłania tej choroby. Niemniej jednak, nie każdy wie, że jeśli nie jest leczone, choroba może stać się przewlekła.
Ad
W zależności od przebiegu przewlekła czerwonka dzieli się na dwa typy - nawracające i ciągłe. W nawracającej postaci okresy względnego samopoczucia zostają zastąpione przez zaostrzenia, a objawy nie są tak wyraźne jak w ostrej chorobie. Szybka defekacja jest obecna, ale nie ma zanieczyszczeń krwi w kale, ból jest prawie całkowicie nieobecny.
Bardziej niebezpieczna jest ciągła choroba przewlekła. Dyzenteria w tym przypadku stale się rozwija. Stan pacjentów szybko się pogarsza, dochodzi do znaczących naruszeń procesów trawiennych, a także stopniowego wyczerpywania się organizmu. Pacjenci cierpią na dysbiozę, anemię, hipowitaminozę i inne zaburzenia. Na szczęście ta postać choroby u dzieci jest niezwykle rzadko diagnozowana.
Cechy choroby u dzieci w pierwszym roku życia
Natychmiast warto zauważyć, że czerwonka u dzieci w pierwszym roku życia jest niezwykle rzadka. Przedwcześnie urodzone dzieci są najbardziej podatne na infekcje, jak również dzieci z niedoborem odporności, anemią, skazą, krzywicą i niektórymi innymi problemami.
Niestety, nie zawsze łatwo jest wykryć czerwonkę u niemowlęcia, ponieważ w pierwszych dniach jej jedyną manifestacją są częste stolce. Z drugiej strony, w masach kałowych występują zanieczyszczenia śluzu matowego lub zielonkawego, rzadziej krwawe smugi.

Są inne oznaki dyzenterii. Na przykład dziecko staje się niespokojne i często budzi się i płacze, szczególnie podczas wypróżnień. W każdym przypadku dziecko powinno zostać przedstawione lekarzowi tak szybko, jak to możliwe.
Podstawowe metody diagnostyczne
Pierwsze oznaki dyzenterii u dziecka są dobrym powodem, aby wezwać lekarza. Dziecko powinno zostać zbadane przez pediatrę i specjalistę chorób zakaźnych. Na początek specjaliści zapoznają się z obecnymi symptomami. Obraz kliniczny choroby jest wskazaniem do dalszych badań.
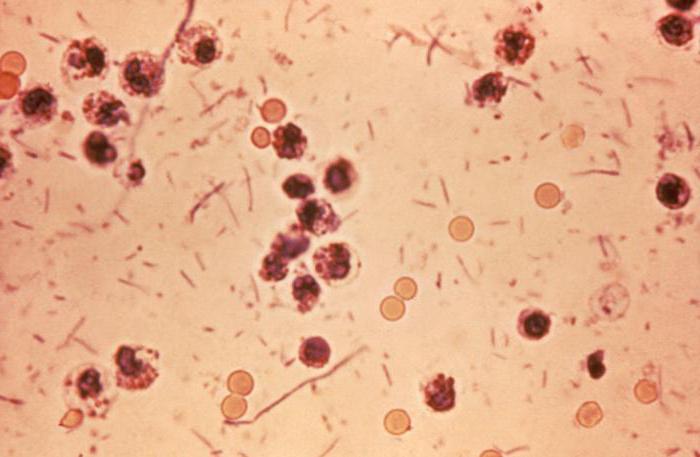
Na początek dziecko musi przejść kał dla dyzenterii. W warunkach laboratoryjnych przeprowadza się dokładne badania i bakteriologiczną hodowlę patogenu na sztucznym pożywce. Takie badanie daje możliwość nie tylko zidentyfikowania i identyfikacji patogenu, ale także przetestowania jego wrażliwości na określony typ antybiotyków. Czasami dodatkowo badano masy wymiotne.
W wątpliwych przypadkach wykonuje się analizę serologiczną dyzenterii oraz diagnostykę PCR. Jako dodatkową metodę pacjentowi można przypisać program. Niniejsze badanie jest zaawansowaną analizą próbek kału, której wyniki pozwalają nam ocenić funkcjonalną aktywność przewodu pokarmowego. Taki test jest często używany do kontrolowania procesu leczenia i wykrywania niektórych powikłań.
W niektórych przypadkach dziecko otrzymuje sigmoidoskopię - badanie endoskopowe dolnego odcinka przewodu pokarmowego, które w dyzenterii pozwala ocenić stan błony śluzowej.
Dyzynteria: jak leczyć
Po rozpoznaniu lekarz przepisze odpowiedni schemat leczenia. Jak leczyć dyzenterię u dzieci? Wszystko zależy od tego, jak ciężki jest stan dziecka. Na przykład w łagodnych przypadkach terapia prowadzona jest w warunkach ambulatoryjnych. Wskazania do hospitalizacji są ciężkimi postaciami choroby. Ponadto pobyty w szpitalu są zalecane dla osób starszych, pacjentów z różnymi współistniejącymi chorobami, a także dzieci pierwszego roku życia.
Jakiej terapii wymaga dyzenteria? Jak leczyć tę chorobę? Najpierw powinieneś porozmawiać o antybiotykoterapii. W łagodniejszych postaciach choroby antybiotyki mogą w ogóle nie być wymagane, ponieważ do czasu, gdy wybrano shigellae (3-4 dni) w próbkach kału, stan pacjenta znacznie się poprawia. W cięższych przypadkach antybiotyki są po prostu konieczne, a leki są przepisywane tylko po wysianiu bakteriologicznym i badaniach laboratoryjnych patogenu. W większości przypadków skuteczne są antybiotyki z serii tetracyklin i fluorochinoli, a także cefalosporyny, ampicylina i kotrimoksazol. Najczęściej czerwonka nie wymaga długotrwałej antybiotykoterapii - lek trwa około pięciu lub siedmiu dni.
Dyzucja w większości przypadków jest związana z dysbiozą. Przyjmowanie antybiotyków może zaostrzyć sytuację, ponieważ takie leki niszczą nie tylko chorobotwórczą, ale także pożyteczną mikroflorę. Dlatego leczenie dyzenterii u dzieci koniecznie obejmuje wykorzystanie środków zawierających szczepy żywych pożytecznych bakterii, takich jak leki Colibacterin, Lactobacterin, Bifidumbacterin, itp. Przy okazji, lekarze zalecają przyjmowanie probiotyków przez kilka miesięcy.
Oczywiście chore dziecko również potrzebuje leczenia objawowego. W szczególności, ze względu na wymioty i biegunkę, istnieje wysokie ryzyko odwodnienia, dlatego pacjenci są przepisywani roztworami soli fizjologicznej, które pomagają normalizować równowagę elektrolitową. W większości przypadków wystarczy otrzymać Rehydron. W ciężkiej postaci choroby jest konieczne terapia infuzyjna. Jeśli to konieczne, usuń zespół bólowy, dziecko jest przepisywane leki przeciwskurczowe, w szczególności lek "Papaverine" lub "No-spa". Ale środki do zatrzymania biegunki w terapii nie są stosowane, ponieważ może to tylko pogorszyć sytuację.
W niektórych przypadkach dodatek enzymów jest dodatkowo zalecany - leki Mezim, Pancreatin i Festal są uważane za całkiem skuteczne. Leki te pomagają przywrócić funkcjonowanie jelit.
W większości przypadków, po odpowiednim leczeniu, główne objawy dyzenterii znikają pod koniec tygodnia. Lecz terapia nie kończy się na tym, ponieważ przywrócenie funkcji przewodu żołądkowo-jelitowego może trwać miesiące. W okresie rehabilitacji dzieciom zaleca się przestrzeganie właściwej diety. Ponadto dziecku można przepisać kompleksy witaminowe, w szczególności preparaty zawierające witaminy A, B i C. Układ odpornościowy wymaga korekty, dlatego dzieciom można zalecić różne zabiegi z zakresu noża, a także fizjoterapię. Leczenie uzdrowiskowe będzie miało również pozytywny wpływ na zdrowie dziecka.
Czy możliwe są powikłania?
Oczywiście, przy braku odpowiedniego i wysokiej jakości leczenia, czerwonka u dzieci może prowadzić do wielu różnych powikłań. Na początek warto zauważyć, że w większości przypadków chorobie towarzyszy dysbioza jelit - jest to najczęstsza i najprostsza komplikacja, którą można łatwo leczyć.
Zespół po niedokrwiennej astrenii jest inną powszechną konsekwencją, która może być spowodowana długotrwałym zakażeniem jelit. Objawami w tym przypadku są stałe osłabienie, senność i zwiększone zmęczenie. Takie naruszenia są związane z przedłużającym się wyczerpywaniem ciała.
Z drugiej strony, w obliczu wyczerpania układ odpornościowy osoba jest znacznie osłabiona, co sprawia, że organizm jest bardziej podatny na różnego rodzaju infekcje. Najczęściej na tle czerwonki rozwija się zapalenie płuc, a czasami zapalne choroby układu moczowego.
Czasami pacjenci doświadczają pojawienia się post-dysterycznych zaburzeń jelitowych. To powikłanie wiąże się ze znacznym uszkodzeniem błony śluzowej jelita. Nawet po całkowitym wyleczeniu dysfunkcja jelit może się utrzymywać. Najczęściej dzieci mają zbyt luźne stolce. To zaburzenie nie jest niebezpieczne dla zdrowia, ale nadal powoduje pewien dyskomfort.
Oczywiście istnieją inne, bardziej niebezpieczne komplikacje. Na przykład w niektórych przypadkach młodzi pacjenci rozwijają odwodnienie - dlatego tak ważne jest monitorowanie równowagi wody i soli podczas terapii. U dzieci wypadnięcie odbytnicy można przypisać liczbie powikłań, które wiążą się ze stałym bolesnym pręciem młodzieńczym.
Bardziej poważne powikłania obejmują krwawienie z jelit, które rozwija się z masywnym uszkodzeniem i owrzodzeniem błony śluzowej jelita. Ten stan wymaga natychmiastowej hospitalizacji.
Rzadko na tle czerwonki rozwija się zespół hemolityczno-mocznicowy, któremu towarzyszy rozwój przewlekłej niewydolności nerek. Najcięższe powikłania choroby obejmują bakteriemię. Podobnej chorobie towarzyszy przenikanie zakażenia do krwi. Jest zdiagnozowana niezwykle rzadko i, z reguły, tylko u dzieci z niedoborem odporności lub skrajnie ciężkim wyczerpaniem organizmu. Bakteriemia postępuje bardzo ciężko i często kończy się śmiercią pacjenta.
Do śmiertelnych komplikacji można przypisać i toksyczne okrężnicy. W tej chorobie dolna część jelita grubego jest silnie rozciągnięta, a błona śluzowa staje się cieńsza. Tak więc toksyny wytwarzane przez bakterie, w dużych ilościach, przenikają do krwi i szybko rozprzestrzeniają się w organizmie, powodując poważne zatrucie.
Jak widać, choroba czerwonki może być niezwykle niebezpieczna. Dlatego w żadnym wypadku nie powinniśmy ignorować objawów i odmawiać pomocy medycznej.
Czy możliwe jest leczenie domowe?
Dzisiaj wielu jest zainteresowanych pytaniami, czy można wyleczyć tę chorobę w domu. Dysentery to zdradzieckie schorzenie, szczególnie jeśli chodzi o dziecko. Dlatego pacjent musi być pokazany lekarzowi. Leczenie domowe jest możliwe tylko za zgodą pediatry i tylko wtedy, gdy przestrzegane są wszystkie zalecenia lekarskie.
Oczywiście leki przeciwbakteryjne pomogą wyeliminować wszystkie objawy choroby. Ale w tym przypadku opieka nad dziećmi jest również niezwykle ważna. W szczególności w ciągu pierwszych kilku dni pacjentowi pokazano ścisły odpoczynek w łóżku i obfite picie. Rodzice powinni uważnie monitorować higienę - zmieniać pościel i ubrania, myć ręce po każdym kontakcie z chorym dzieckiem itp.
Bardzo ważna jest dieta. W szczególności produkty, które mogą podrażniać ściany przewodu pokarmowego lub powodować zwiększone tworzenie się gazów, powinny być wyłączone z diety dziecka. Najlepszym rozwiązaniem byłaby dieta o niskiej zawartości węglowodanów i tłuszczów, ale wystarczająca ilość białka. W ciągu pierwszych kilku dni dziecko może jeść chude zupy, rosół rybny i płatki, ale w małych ilościach. Dopuszcza się spożywanie chudego mięsa, ale zaleca się, aby przed użyciem użyć pary i mielonego mięsa. Surowe owoce są zabronione, a warzywa mogą być spożywane tylko w postaci gotowanej. Beztłuszczowy twarożek, a także jajka, pozytywnie wpłyną na stan dziecka.
Po normalizacji fotela w menu można uwzględnić produkty mleczne, niektóre owoce, mielone jagody, miód i dżem. I znowu, nie zapomnij o monitorowaniu bilansu wodnego - dziecko powinno pić jak najwięcej.
Podstawowe środki zapobiegawcze

Dyzucja u dzieci w większości przypadków przebiega łatwo. Jednak nie można również wykluczyć prawdopodobieństwa komplikacji. Dlatego tak ważne jest przestrzeganie pewnych zasad ostrożności, ponieważ czasami znacznie łatwiej jest uniknąć choroby niż później, aby zaangażować się w jej leczenie.
W rzeczywistości zapobieganie dyzenterii to zwyczajowe zasady higieny osobistej i wspólnotowej. W szczególności należy umyć ręce przed jedzeniem i, oczywiście, po każdej wizycie w toalecie. Dlatego tak ważne jest, aby od najmłodszych lat nauczyć dziecko czyszczenia i uczyć go podstawowych zasad samopomocy. Środki ostrożności obejmują zgodność z wymogami dotyczącymi przechowywania i gotowania produktów, zwłaszcza jeśli chodzi o placówki gastronomiczne (stołówki szkolne itp.).
Jeśli infekcja nadal miała miejsce, chore dziecko powinno zostać odizolowane od kontaktu z innymi dziećmi - leczenie przeprowadza się w szpitalu lub w domu (w łagodnej postaci). Rodzice powinni uważnie monitorować dezynfekcję pościeli i odzieży niemowlęcia, a także myć ręce za każdym razem po kontakcie z małym pacjentem. Dzieci mogą zostać przyjęte do przedszkola lub szkoły tylko po ponownym wysianiu kału, co potwierdzi, że nie ma infekcji w organizmie. Nawiasem mówiąc, jeśli mówimy o pracownikach instytucji gastronomii publicznej, to można im pozwolić pracować tylko po dwóch powtarzających się analizach.