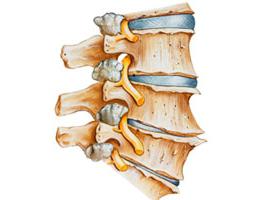
Spondyloza - co to jest? Spondyloza kręgosłupa
Najczęstsze choroby i zaburzenia zdrowotne są związane z kręgosłupem. Dość często spotyka się na przykład spondylozę. Co to jest? Tak zwane nadejście z wiekiem zmian w strukturze i funkcjonowaniu krążków międzykręgowych. W miarę, jak odwadniają się i zanikają, pojawiają się oznaki i objawy choroby zwyrodnieniowej stawów, w tym pojawianie się kości ("ostrogi").
Pogorszenie obserwuje się równolegle ze starzeniem się organizmu. Spondyloza kręgosłupa rozpoznawana jest u 85% pacjentów w wieku powyżej sześćdziesięciu lat.
Najczęściej to naruszenie nie powoduje dużego dyskomfortu i jest bezobjawowe. Jeśli występują oznaki pogorszenia krążków międzykręgowych, lekarz prawdopodobnie zaleci nieinwazyjne leczenie.
Objawy
Objawy są zwykle nieobecne. Jednak u niektórych osób zdiagnozowano spondylozę w zależności od objawów. Co to jest? Najczęściej naruszenie objawia się bólem i sztywnością stawów.
Czasami, w wyniku patologicznego procesu, przestrzeń niezbędna do prawidłowego funkcjonowania rdzenia kręgowego i nerwowego jest zwężona. Dzięki szarpnął nerw lub objawy rdzenia kręgowego obejmują:
- mrowienie, drętwienie i osłabienie rąk i nóg (w tym dłoni i stóp);
- utrata koordynacji i trudności z chodzeniem;
- utrata kontroli nad pęcherzem lub jelitami (nietrzymanie moczu).
W przypadku nietrzymania moczu lub ostrego ataku drętwienia i osłabienia kończyn, należy jak najszybciej skontaktować się z lekarzem.
Powody
Wraz z wiekiem kości i chrząstki tworzące kręgosłup zaczynają stopniowo się zużywać. Zmiany ujemne mogą wyglądać następująco:
- Odwodnienie dyski międzykręgowe. Dyski pełnią rolę rodzaju "poduszki" między kręgami. Kiedy dana osoba osiąga wiek 40 lat, prawie zawsze zaczyna się wysychać i zmniejszać rozmiar, dlatego często krążą wokół siebie.
- Przepuklina krążka międzykręgowego. Wiek ma również wpływ na wygląd dysków. Często występują pęknięcia, prowadzące do wybrzuszenia (przepukliny). Przepuklina z kolei czasami wywiera nacisk na rdzeń kręgowy lub korzenie nerwowe.
- Wzrosty kostne. Stopniowe pogorszenie stanu dysków prowadzi do tego, że kręgosłup zaczyna wytwarzać więcej tkanki kostnej, próbując się wzmocnić. Tak zwane "ostrogi" są w stanie uszczypnąć rdzeń kręgowy lub nerwowy.
- Sztywne więzadła. Wiązki są procesami tkanki łączącej kości ze sobą. W kręgosłupie często stają się sztywne, szczególnie u osób starszych. Jeśli lekarz zdiagnozuje spondylozę okolicy szyjki macicy, chodzi o zmniejszenie ruchomości i elastyczności szyi.
Czynniki ryzyka
Jesteś narażony na ryzyko, jeśli dotyczy Cię jeden (lub kilka) z następujących czynników:
- Wiek Wielu starszych pacjentów zastanawia się, dlaczego zdiagnozowano u nich spondylozę. Co to jest i jak leczyć nieznaną dolegliwość? Lekarze zalecają, aby nie martwić się: to naruszenie jest absolutnie normalną konsekwencją starzenia się organizmu.
- Zawód Jeśli w pracy wymagane jest regularne wykonywanie monotonnych ruchów szyi, pozostawanie w niewygodnej pozycji przez długi czas, siedzenie przy komputerze lub bez przerwy biurko kręgosłup doświadcza dodatkowego obciążenia.
- Urazy. Urazy kręgosłupa w przeszłości zwiększają ryzyko wczesnej spondylozy.
- Genetyka. W niektórych rodzinach występują częste przypadki wczesnej spondylozy z wyraźną symptomatologią, podczas gdy inne rodziny praktycznie nie cierpią z powodu takich zaburzeń.
- Palenie Brytyjscy naukowcy sugerują, że palenie jest bezpośrednio związane z bólem szyi i dolnej części pleców.
Diagnostyka
Aby ustalić lub odrzucić wstępne rozpoznanie spondylozy kręgosłupa, lekarz przeprowadzi badanie fizykalne, w tym:
- sprawdzenie zakresu ruchu;
- testowanie odruchów i siły mięśni w celu sprawdzenia nacisku na rdzeń kręgowy i nerwy rdzeniowe ;
- obserwacja chodzenia, aby ustalić, czy kompresyjny zespół kręgowy wpływa na chód.
Badania obrazowania
Badania obrazowania mają na celu wyjaśnienie diagnozy i określenie optymalnego leczenia. Lekarz może zalecić następujące metody:
- RTG. Na zdjęciu rentgenowskim można znaleźć takie anomalie, jak przyrosty kości. Ponadto ta metoda eliminuje inne, bardziej poważne patologie, które mogą powodować ból i drętwienie. Są to guzy, infekcje i bruzdy.
- Tomografia komputerowa. Ta metoda pozwala uzyskać bardziej szczegółowe obrazy kości.
- Rezonans magnetyczny. Za pomocą MRI można zidentyfikować określone obszary zaciśniętych nerwów.
- Mielografia. Specjalny element barwiący wprowadza się do kanału kręgowego w celu uzyskania bardziej szczegółowych obrazów TK lub radiografii.
Test działania nerwów
Lekarz może zlecić wykonanie określonych testów w celu ustalenia, czy sygnały z nerwów do mięśni są prawidłowo odbierane. To właśnie te funkcje nerwowe najczęściej przerywają spondylozę. Co to jest - kontrola funkcji? Istnieją dwie główne metody:
- Elektromiografia (EMG). Ta analiza pozwala zmierzyć aktywność elektryczną nerwów w przekazywaniu informacji do mięśni - zarówno podczas skurczu tych ostatnich, jak i podczas okresu odpoczynku.
- Badanie przewodzenia nerwów. Elektrody są umieszczone na skórze nad badanym nerwem. Następnie przez nerw przechodzi przez małe ładunki, aby zmierzyć siłę i prędkość przesyłanych sygnałów.
Leczenie
Niezależnie od tego, czy jest to spondyloza szyjna czy lędźwiowa, leczenie zależy od intensywności objawów. Celem terapii jest złagodzenie bólu, umożliwienie pacjentowi wykonywania codziennych czynności, a także zapobieganie nieodwracalnym uszkodzeniom rdzenia kręgowego i nerwów.
Ktoś pomaga bardziej fizycznie, ktoś - akupunktura. Lista skutecznych leków znajduje się poniżej. W przypadkach, w których metody zachowawcze są bezsilne i nasilają się objawy neurologiczne (na przykład osłabienie kończyn górnych lub dolnych), lekarz może zalecić operację chirurgiczną w celu rozszerzenia przestrzeni wymaganej dla rdzenia kręgowego i nerwowego. Tak więc, z rozpoznaniem spondylozy lędźwiowej operacja może wyglądać następująco:
- usuwanie wzrostu kości lub krążka międzykręgowego z przepukliną;
- usunięcie fragmentu kręgu;
- regeneracja segmentu kręgosłupa za pomocą przeszczepu kostnego.
Leki
Najczęściej leki bez recepty skutecznie radzą sobie z zespołem bólowym i innymi przejawami zaburzeń związanych z wiekiem. Jeśli ból nie ustępuje, lekarz może przepisać:
- Niesteroidowe leki przeciwzapalne. Być może, aby złagodzić ból i stany zapalne będą potrzebne "Ibuprofen" lub "Sól sodowa naproksenu".
- Kortykosteroidy. Środki do podawania doustnego (takie jak "Prednizon") skutecznie zmniejszają ból. W przypadku silnego bólu podano zastrzyki steroidowe.
- Leki zwiotczające mięśnie. Niektóre leki ("Cyklobenzapryna", "Metokarbamol") są usuwane skurcze mięśni w tym w szyi.
- Leki przeciwdrgawkowe. Niektóre leki mające na celu zwalczanie padaczki mogą osłabić ból ściskający i uszkodzenie nerwów, w szczególności z rozpoznaniem "spondylozy kręgosłupa krzyżowego". Przykładami ilustrującymi są Gabapentyna i Pregabalina.
- Leki przeciwdepresyjne. Specyficzne leki o tym spektrum mogą złagodzić ból w okolicy szyjki macicy.
- Leki przeciwbólowe na receptę. Czasami lekarze przepisują "Oksykodon".