Kiedy i jak robi się szczepionkę przeciwko gruźlicy? Test Mantoux
Gruźlica jest niebezpieczną i powszechną infekcją. Statystyki pokazują, że choroba dotknęła około 1,6 miliarda ludzi w różnych grupach wiekowych. Obecnie jako środek zapobiegawczy działa jedynie szczepionka przeciwko gruźlicy. Niestety, szczepionka nie zapewnia całkowitej ochrony. Czy ma sens szczepienie się i jakie mogą być konsekwencje wprowadzenia Kocha w ciało?
Gruźlica: opis choroby
Czynnikiem wywołującym chorobę są bakterie Mycobacterium tuberculosis, odkryte przez naukowca Roberta Kocha pod koniec XIX wieku. Patogen może przetrwać w każdych warunkach i dlatego jest trudny do leczenia farmakologicznego. Dystrybutorami infekcji są zarażeni ludzie, którzy wydzielają bakterie, gdy kichają, mają normalną rozmowę lub kaszel. Nie oznacza to, że kontakt z pacjentem doprowadzi do choroby: wszystko zależy od indywidualnej wrażliwości i układu odpornościowego (nie bez powodu gruźlica nazywana jest chorobą społeczną).
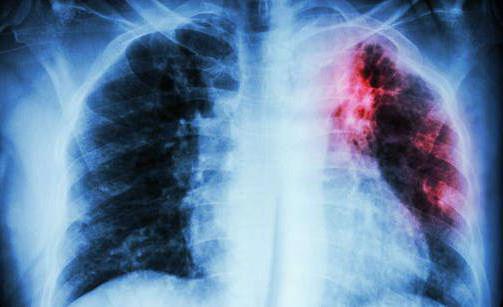
W większości przypadków kijki Kocha atakują płuca, ale są też inne rodzaje dolegliwości: gruźlica jelit, krtań, układ moczowy, kości i skóra. Choroba jest trudna do zdiagnozowania w początkowych stadiach rozwoju, co komplikuje dalsze leczenie. Szczepienie przeciwko gruźlicy przyczynia się do produkcji przeciwciał i nie pozwala na rozwój patogennych komórek, które dostały się do organizmu.
Szczepionka przeciw gruźlicy
Szczepienia przeciwko chorobie, popularnie zwane BCG (Bacillus Calmette-Genéra, BCG), składają się z osłabionych i martwych bakterii, to znaczy po wstrzyknięciu do organizmu nie mogą wywoływać rozwoju gruźlicy. U pacjentów z osłabioną odpornością opracowano szczepionkę BCG-M (łagodną) - zawiera ona jedynie żywe prątki w zmniejszonej ilości.
BCG (szczepienie z gruźlicy) osoby dorosłe są dozwolone, jeśli nie ma czynnika sprawczego w organizmie. Sprawdź to jest możliwe tylko podczas przeprowadzania testu tuberkulinowego. (Reakcja Mantoux).
Szczepienie noworodków z powodu gruźlicy
Kiedy rodzi się dziecko, organizm ma do czynienia z ogromną liczbą patogenów. Koch Wand Jest to szczególnie niebezpieczne, więc szczepią one dzieci przez 3-5 dni po urodzeniu. Układ odpornościowy zaczyna zwalczać patogen i wytwarza komórki ochronne. Lekarze ostrzegają, że jest to tylko zapobieganie, ale nie pełna ochrona przed chorobą.
U dzieci zaszczepionych w szpitalu położniczym prawdopodobieństwo, że infekcja przejdzie w przedłużoną formę lub wystąpią powikłania, jest minimalne. W wielu krajach obowiązkowe jest szczepienie przeciwko gruźlicy noworodkom. Jego działanie jest dość długie - 15-20 lat, po którym można dokonać ponownego szczepienia, ale w trakcie badań ustalono jego nieskuteczność.
Czy zaszczepiony noworodek?
Z punktu widzenia oficjalnej medycyny, BCG powinno być obowiązkowe dla wszystkich noworodków (w przypadku braku przeciwwskazań). Rzeczywiście, gruźlica zabiera tysiące istnień ludzkich i nie oszczędza nawet najmłodszych. Dzieci od urodzenia do 5 lat znajdują się w strefie ryzyka, gdy prawdopodobieństwo zakażenia miliardami gruźlicy i gruźliczego zapalenia opon mózgowych jest wyjątkowo wysokie. Tego typu patologii praktycznie nie można leczyć u niemowląt i prawie zawsze prowadzą do śmierci. Dlatego szczepienie przeciwko gruźlicy jest jedynym sposobem ochrony dziecka przed poważną chorobą.
Pomimo wszystkich argumentów lekarzy TB, pulmonologów i pediatrów, rodzice zaczynają wątpić w potrzebę szczepień przeciw gruźlicy. Powodem tego jest przede wszystkim rozwój powikłań po wprowadzeniu osłabionych mikroorganizmów i niska efektywność metody. To, czy szczepić, czy złożyć zwolnienie, zależy od wyboru rodziców. Możesz odroczyć szczepienie w późniejszym terminie, na przykład, gdy dziecko ma 2-3 miesiące. W takim przypadku zostanie to wykonane w klinice okręgowej.
Jak reaguje ciało?
Kiedy wszystkie zasady szczepień u noworodków są przestrzegane, nie ma żadnych komplikacji po podaniu leku. Szczepienie przeciwko gruźlicy u dzieci (zgodnie z instrukcją) odbywa się wyłącznie wewnątrz skóry, w okolicy przedramienia lewej ręki. Do 1,5 miesiąca pozostanie białawy znak w miejscu wstrzyknięcia (okrąg o średnicy do 1 cm). Niektóre dzieci nie mają tego fenomenu, ale rodzice nie powinni się o to martwić. Pierwsza zauważalna reakcja może wystąpić tylko w wieku 1,5-2 miesięcy.
Guzek przypominający ukąszenie komara w miejscu wstrzyknięcia. Z biegiem czasu płyn pojawia się w pęcherzu i może rozpocząć się ropienie. Zwykle nie powinno to przeszkadzać dziecku. Bliżej do 4 miesięcy bańka pęknie, a miejsce zostanie zaciśnięte przez skorupę. Po kolejnych 4-5 tygodniach przypomni się tylko o niewielkiej bliźnie po szczepieniu, zgodnie z którą oceniana jest obecność antygenów przeciwko chorobotwórczym bakteriom. Absolutną normą jest zaczerwienienie, lekkie stany zapalne i obrzęk w miejscu wstrzyknięcia.
Są też takie przypadki, gdy ciało dziecka nie reaguje na osłabione kije Kocha. Można to ustalić na podstawie braku blizn. Być może odporność nie może się jeszcze oprzeć drobnoustrojom, a szczepienie należy powtórzyć, gdy dziecko ma 7 lat.
Czy mogą wystąpić komplikacje?
Każdy organizm jest indywidualny i reaguje inaczej na wprowadzanie nawet osłabionych, ale nadal zakaźnych patogenów. Powikłania po szczepieniu mogą wystąpić, jeśli nie będą przestrzegane zasady szczepień. Pojawiają się jako:
- Nadmiar blizny (więcej niż 1 cm średnicy).
- Ropień ropny (reakcja związana z niewłaściwym podawaniem leku).
- Zapalenie węzłów chłonnych z powodu infekcji po szczepieniu).
- Uogólnione zakażenie (wskazujące na wrodzone zaburzenia układu odpornościowego dziecka).
- Gruźlica kości (rzadkie zjawisko poszczepienne związane z pracą układu odpornościowego).
Szczepienia przeciwko gruźlicy: kiedy to zrobić?
Pierwsze szczepienie występuje zwykle 3-4 dni po narodzinach dziecka. Jeśli istnieją przeciwwskazania lub rodzice wątpią w potrzebę szczepienia przeciwko gruźlicy, czas może ulec zmianie. Harmonogram szczepień powinien być opracowany indywidualnie przez lekarza prowadzącego i immunologa. Specjaliści TB nadal zdecydowanie zalecają szczepienie podstawowe w pierwszym roku życia dziecka. W takim przypadku konieczne jest wcześniejsze sprawdzenie Mantoux, które normalnie powinno być ujemne. Jeśli test Mantoux jest pozytywny, oznacza to, że ciało dziecka zderzyło się już z różdżką Kocha i mogło dojść do infekcji. Aby zidentyfikować patogen, wymagane jest dodatkowe badanie lekarskie.
Szczepienie i ponowne szczepienie (w wieku 7 i 14 lat) jest dodatkowo dozwolone tylko przy negatywnej reakcji "przycisku". Dotyczy to również dzieci, które nie rozwinęły odporności po podaniu leku noworodkowi. Konieczne jest uwzględnienie czasu szczepienia i oczekiwanie na pewien czas pomiędzy szczepieniami, na które należy zwrócić szczególną uwagę pediatrę powiatowi.
Przeciwwskazania do szczepienia
Stałe przeciwwskazania do immunizacji przeciw gruźlicy obejmują wrodzone patologie układu nerwowego, HIV i obecność nowotworów. Istnieją również ograniczenia czasowe (wcześniactwo, pozytywna reakcja na test tuberkulinowy, niedawna choroba zakaźna lub wirusowa). Tylko całkowicie zdrowe dziecko może zostać zaszczepione. Dlatego konieczne jest poddanie się badaniu, przejściu testów moczu i krwi (lekarze często "zapominają" o tym, aby ostrzec rodziców).
Test tuberkulinowy: o co chodzi?
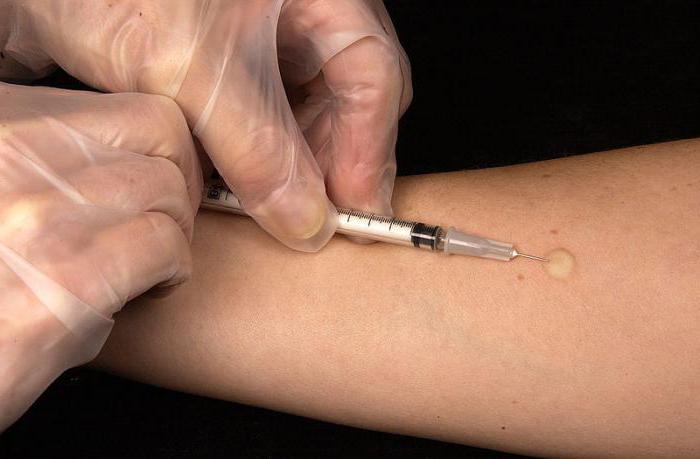
Należy natychmiast wyjaśnić, że test Mantoux nie jest szczepionką. Jest przeznaczony do diagnozowania obecności bakterii w organizmie. Tuberkulina (limfa Koch) jest środkiem leczniczym pochodzącym z nieaktywnych prątków. Lek jest oczyszczający, zawiera pochodną białkową. Jedno wstrzyknięcie (0,1 ml) zawiera 2 tuberkuliny, fenol, stabilizator, chlorek sodu.
Harmonogram szczepień przewiduje coroczny test Mantoux. Pierwszy raz robi się to dla dzieci w wieku 1 roku. Wstrzyknięcie jest wstrzykiwane specjalną strzykawką do ramienia (środkowa trzecia powierzchnia wewnętrznej przedramienia). W tym momencie powstają małe formy grudek, których wymiary są rejestrowane 72 godziny po wstrzyknięciu.
Ostrzeżenie, że nie można zmoczyć papuły, jest nieco przestarzałe. Takie przekonanie lekarzy wynika z faktu, że test Mantoux poprzednio był zabiegiem skórnym, to znaczy roztwór kapał na powierzchnię skóry właściwej, po wykonaniu małych nacięć na nim za pomocą wertykulatora. W tym przypadku należy unikać kontaktu z wodą, aby tuberkulina nie została wyprana z powierzchni.
Podawany śródskórnie lek natychmiast rozprasza się w organizmie, a procedury wodne nie mogą w żaden sposób zakłócić tego procesu.
Sprawdź rozmiar "przycisków"
Wyniki są sprawdzane trzeciego dnia po Mantoux. Wymiary grudek są szacowane przez pracowników medycznych, mierząc średnicę w milimetrach za pomocą linijki. Zaczerwienienie wokół pieczęci nie jest brane pod uwagę. Papule tworzą przyciągane limfocyty T (komórki odpowiedzialne za odporność na gruźlicę). Reakcja zachodzi, gdy limfocyty T "już" zetknęły się z patogenem.
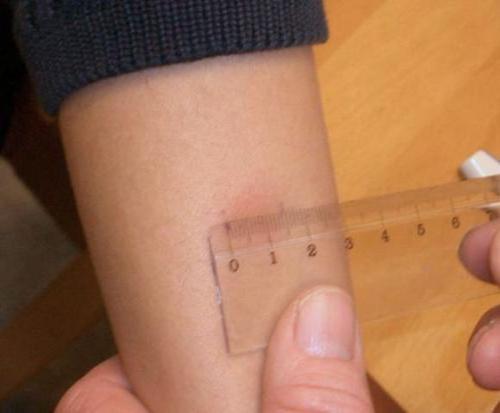
Wyniki są oceniane w następujący sposób:
- Negatywna reakcja - jeśli brak papuły lub jej rozmiar wynosi 1 mm;
- Wątpliwa reakcja - grudka ma nie więcej niż 4 mm średnicy lub jest tylko zaczerwienienie (przekrwienie);
- Pozytywna reakcja może być łagodna (5-9 mm), umiarkowanie wyrażana (10-14 mm), wyrażana (15-16 mm).
Hiperargiczną reakcję na wprowadzenie tuberkuliny rozważa się, jeśli średnica grudek u dzieci i młodzieży osiąga 17 mm. U dorosłych wartość ta jest nieco wyższa - 21 mm. Pozytywna reakcja nadal nie wskazuje na wystąpienie infekcji. Taki wynik jest możliwy po wprowadzeniu szczepionki przeciwko gruźlicy (BCG) lub w przypadku kontaktu z chorym. W każdym razie konieczna jest dodatkowa diagnostyka i tylko wtedy, gdy choroba zostanie potwierdzona, zostanie przepisany sposób leczenia.
Co może mieć wpływ na rozmiar?
Aby uzyskać wiarygodny wynik reakcji Mantoux, należy przestrzegać pewnych środków ostrożności. Papugi nie mogą być wcierane, klejone, posmarowane jasnozielonym, jodowym lub kremowym. Wnikanie wody nie jest tak straszne jak infekcja. Dlatego procedury wodne są nadal dozwolone po teście Mantoux.
Wielkość grudek może być zniekształcona przez następujące czynniki:
- Tendencja do alergii.
- Zaostrzenie przewlekłych patologii.
- Indywidualna nadwrażliwość na składniki testowe tuberkuliny.
- Wiek (dla dzieci zaszczepionych w szpitalu położniczym do 5 lat reakcja Mantoux będzie pozytywna).
- Immunologiczne anomalie i choroby.
- Poważna sytuacja środowiskowa.
- Niezgodność z techniką przeprowadzania testu Mantoux.
- Błędy w pomiarze grudek.
- Niska jakość tuberkuliny lub niewłaściwe warunki przechowywania.
Niestety negatywna reakcja nie daje pełnej gwarancji, że ciało nie jest zainfekowane różdżką Kocha. Papule mogą być normalnej wielkości iw obecności patogenu, ale z powodu indywidualnej percepcji tuberkuliny nie obserwuje się miejscowej reakcji.
Co mówi "zwrot" Mantoux?
Aby kontrolować rozprzestrzenianie się gruźlicy, ważne jest, aby przetestować (błędną nazwę - "szczepienie") Mantoux. Norma jest negatywną i wątpliwą reakcją organizmu na tuberkulinę. Każdy nowy wynik jest porównywany z poprzednim, aby wyeliminować przejście próbki ujemnej do pozytywnej. Takie zjawisko nazywa się turą. Często występuje po kontakcie z chorą twarzą i może wskazywać na początkowy etap choroby.
Ostry wzrost wielkości grudek w porównaniu z poprzednim testem Mantoux jest często związany z alergiami (po szczepieniu lub zaraźliwym). Aby dowiedzieć się, jaka jest przyczyna pozytywnej reakcji na tuberkulinę, musi być lekarz gruźlicy. Aby to zrobić, sprawdź datę szczepienia przeciwko gruźlicy (BCG), zbadaj historię pacjenta. Dopiero po potwierdzeniu diagnozy zostają oni umieszczeni na koncie medycznym w przychodni gruźliczej i przepisana jest chemioterapia.
"Virage" może również wystąpić z reakcją fałszywie dodatnią, gdy zakażenie prątkami faktycznie nie wystąpiło. Aby potwierdzić diagnozę, konieczne jest poddanie się dodatkowym testom: prześwietlenia, oddanie krwi na immunogram, test Susłowa, ogólne badania laboratoryjne.
Kiedy nie można zrobić "przycisku"?
Pomimo faktu, że reakcja Mantoux nie jest szczepionką, nie można jej przeprowadzić w obecności objawów przeziębienia. Niektórzy lekarze twierdzą, że jest inaczej, ale nie warto ryzykować zdrowia. Lepiej jest poczekać na całkowite wyleczenie i dopiero wtedy zdać test na zakażenie prątkami gruźlicy. Pożądane jest, aby minął co najmniej 1 miesiąc od dnia zniknięcia objawów choroby.
Test Mantoux podczas okresu choroby i zaraz po nim może pokazywać zarówno wyniki fałszywie dodatnie, jak i fałszywie ujemne.
Przeciwwskazania do reakcji Mantoux to także:
- Zaostrzenie przewlekłych patologii (w tym alergii).
- Astma oskrzelowa.
- Padaczka.
- Choroby skóry.
- Kwarantanna (w szkole, przedszkolu).
- Reumatyzm.
Choroby te mogą zniekształcić wyniki diagnozy tuberkulinowej, co doprowadzi do konieczności dodatkowego badania. Należy pamiętać, że niektóre metody niosą ze sobą pewien ładunek i szkodę dla ciała, na przykład fluorografia, promieniowanie rentgenowskie.
Efekty uboczne Mantoux
Lekarze twierdzą, że negatywne reakcje na tle wprowadzenia tuberkuliny nie występują. Praktyka dowodzi czegoś przeciwnego, ale oficjalna medycyna tego nie potwierdza. Skutki uboczne są niezwykle rzadkie i są najczęściej związane z idiosynkrazą, alergią na składniki w składzie iniekcji. Reakcja alergiczna przejawia się w postaci silnego zaczerwienienia, swędzenia.
Przed zabiegiem lekarz musi upewnić się, że dziecko (lub dorosły) jest całkowicie zdrowe, a dopiero potem wyrazić zgodę na test Mantoux.
Temperatura ciała może wzrosnąć po podaniu tuberkuliny. Zwykle wiąże się z reakcją alergiczną organizmu. Podobny warunek obserwuje się, gdy "dziecko" ma dziecko, które niedawno miało chorobę wirusową lub zakaźną.
Po reakcji Mantoux może pojawić się wysypka na ciele. Poważne powikłania, takie jak obrzęk węzłów chłonnych i małopłytkowość, występują niezwykle rzadko. Ta ostatnia jest związana z niszczeniem płytek krwi. Choroba jest niezwykle poważna i niebezpieczna, a przy braku terapii prowadzi do śmierci.
Jak pomóc dziecku z efektami ubocznymi?
Jeśli po szczepieniu lub teście Mantoux dziecko ma gorączkę, ale ogólny stan zdrowia jest dobry, nie ma powodów do zmartwień. Podobna reakcja często występuje u dzieci w wieku szkolnym i przechodzi w ciągu 3 dni. Jeśli temperatura wzrośnie powyżej 38 ° C, dziecko skarży się na pogorszenie stanu zdrowia, wówczas należy zwrócić się o pomoc lekarską.
Dzieci, które mają skłonność do alergii, wielu pediatrów zaleca przed i po wprowadzeniu tuberkuliny do leków przeciwhistaminowych. Pomoże to uniknąć negatywnych reakcji na składniki zastrzyku.
Rodzice powinni pamiętać, że zawsze mają możliwość odmowy uodpornienia dziecka. Cała odpowiedzialność w tym przypadku spoczywa na barkach, jak przy okazji i za pozwoleniem na przeprowadzenie szczepień lub test Mantoux.